EDEMA PULMONARĂ acută - Simptome, cauze și tratament

Edemul pulmonar acut, numit și edem pulmonar acut (PAD), reprezintă o urgență medicală cauzată de extravazarea apei din vasele sanguine în țesutul pulmonar, ceea ce face dificilă respirația. În practică, un pacient cu PAD se comportă ca și cum s-ar fi înecat.
În acest text vom explica cauzele, simptomele și tratamentul edemului pulmonar acut.
Cum apare edemul pulmonar acut?
Edemul pulmonar are același mecanism fiziopatologic al oricărui edem din corpul nostru, care apare ori de câte ori există scurgeri de apă din vasele de sânge în unele țesuturi.
Contrar a ceea ce ne-am putea imagina, vasele noastre de sange nu sunt tuburi impermeabile, au pori care permit iesirea si intrarea in celule, bacterii, proteine si apa.
Edemul pulmonar apare în principal prin două mecanisme:
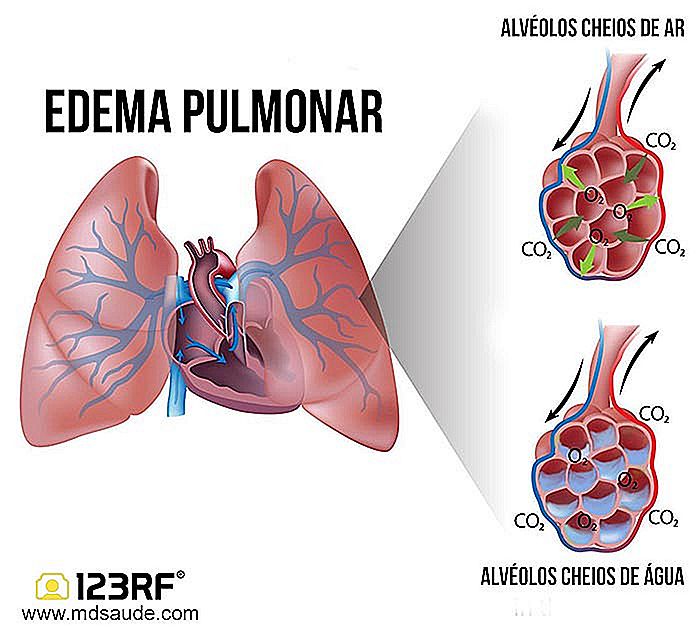
1. Creșterea presiunii în interiorul vaselor de sânge Când presiunea devine prea mare în interiorul vaselor pulmonare, apa din sânge tinde să "tragă" prin porii, acumulând în interiorul țesutului pulmonar, în special în alveole, care sunt structurile care efectuează schimburile de gaze.
2. Permeabilitate crescută a vaselor »Unele boli, care vor fi explicate în continuare, cauzează o creștere a porilor vaselor de sânge, făcându-le mai permeabile, ceea ce facilitează extravazarea apei.
Pentru a afla mai multe despre formarea edemelor, citiți: INCHAÇOS E EDEMAS | Cauze și tratament.
Cauzele edemului pulmonar acut
1. Insuficiență cardiacă congestivă
Cea mai frecventă cauză a edemului pulmonar este insuficiența cardiacă (citiți: ÎNCĂLCAREA CARTELELOR | CAUZE ȘI SIMPTOME). Să descriem circulația cardiopulmonară într-un mod simplificat, astfel încât acest mecanism să fie ușor de înțeles.
Partea stângă a inimii este responsabilă pentru pomparea sângelui bogat în oxigen spre corp. După ce hrănește toate țesuturile, sângele, acum slab în oxigen și bogat în dioxid de carbon, revine în partea dreaptă a inimii, fiind imediat pompat către plămâni. În plămâni, sângele este din nou oxigenat și se întoarce în partea stângă a inimii, unde va fi pompat către restul corpului, restartând procesul.
Când partea stângă a inimii devine slabă, devine dificilă pomparea corectă a sângelui către restul corpului. Deoarece partea stângă a inimii este responsabilă pentru pomparea sângelui din plămâni, când pompa inimii nu reușește, există o congestie, cauzând acumularea de sânge în vasele pulmonare. Această congestie provoacă o creștere a tensiunii arteriale în interiorul vaselor pulmonare, favorizând extravazarea apei.
La insuficiența cardiacă, edemul pulmonar se dezvoltă încet, cu excepția cazului în care există un factor care declanșează o înrăutățire acută a funcției cardiace.
2. Infarct miocardic acut
Infarctul miocardic acut, numit în mod obișnuit un atac de cord, poate provoca edem pulmonar dacă există o necroză a unei zone mari a mușchiului inimii din partea stângă a inimii, ceea ce duce la insuficiență cardiacă subită. Dacă o mare parte a mușchiului cardiac moare, inima devine incapabilă să pompeze sângele în mod corespunzător, determinând reținerea acestuia în plămâni. Edemul pulmonar acut este unul dintre posibilele simptome ale unui atac de cord.
CITIȚI ȘI:- Simptome de infarct miocardic acut și angina pectorală
- FULMINANTE INFARTO | Cauze și simptome
3. Criza hipertensivă
Tensiunea arterială crescută este o cauză frecventă a edemului pulmonar acut, în special la pacienții care au deja un anumit grad de insuficiență cardiacă.
În situații normale, inima pacientului cu insuficiență cardiacă moderată poate totuși să poată pompa sângele în mod corespunzător. Cu toate acestea, o creștere bruscă a tensiunii arteriale este suficientă pentru a exista o creștere a rezistenței la fluxul sanguin, necesitând mai multă muncă asupra mușchiului inimii. Unii pacienți nu au o inimă capabilă să lucreze împotriva hipertensiunii arteriale, ceea ce duce la congestie pulmonară.
CITIȚI ȘI:- HIPERTENSIUNEA ARTERIALĂ Simptomele și tratamentul
- CRIZĂ HIPERTENSIVĂ Tensiune arterială foarte ridicată
4. Boala supapei cardiace.
Dacă pacientul are o boală a supapelor inimii stângi, adică supapa aortică sau mitrală, inima poate avea dificultăți în a pompa sânge prin ele. Stenoza aortică și stenoza mitrală sunt leziuni ale valvei care perturbe deschiderea. Dacă supapa de inimă nu se deschide corect, sângele nu poate fi drenat prin ea, cauzând congestie pulmonară.
5. Insuficiența renală
Insuficiența renală duce la acumularea de apă și sare în organism, determinând o creștere a volumului de lichid din interiorul vaselor. În unele cazuri, mai ales dacă pacientul nu urinează volumele adecvate, cantitatea netă reținută în vase devine atât de mare încât începe să curgă, provocând edeme în corp și edem pulmonar.
CITIȚI ȘI:- INSUFICIENȚA RENALĂ CHRONICĂ
- INSUFICIENȚA ACTUALĂ RENALĂ
6. Infecții
Unele infecții pulmonare, în special cele de origine virală, pot determina o imagine a inflamației pulmonare intense, care conduce la o creștere a permeabilității vaselor și la extravazarea ulterioară a fluidelor în plămâni. Această imagine este denumită de obicei SARS sau SARS (Sindromul de detresă respiratorie acută).
7. Altitudini mari
Unii oameni când sunt expuși la altitudini de peste 2500 de metri pot dezvolta edem pulmonar. Cauza nu este bine cunoscută, dar se consideră că schimbările în microvasculatura pulmonară favorizează scurgerile de lichid la altitudini mari.
Factorii de risc pentru acest tip de edem pulmonar acut sunt:
- Ieșiți de la nivelul mării și ajungeți la altitudini mari într-un timp scurt.
- Exersați fizic la altitudini înalte fără a acorda timp adecvat de aclimatizare.
- Călătoriți la altitudini mari, care au deja o istorie a problemelor cardiace.
- Admisia excesivă de alcool fără un timp adecvat de aclimatizare
8. Droguri și medicamente
Consumul anumitor medicamente, cum ar fi heroina sau cocaina, poate provoca inflamații pulmonare intense, provocând o permeabilitate crescută a vaselor și, în consecință, edeme pulmonare acute.
Aspirina otrăvire (ASA) poate duce, de asemenea, la edem pulmonar acut.
9. Leziuni neurologice
Unii pacienți cu leziuni neurologice grave, cum ar fi traumatisme craniene, intervenții chirurgicale cerebrale, convulsii, hemoragie cerebrală etc. pot dezvolta edem pulmonar. Edemul provine din modificările hemodinamicii pulmonare, cu o presiune crescută și o permeabilitate în vasele pulmonare.
Simptomele edemului pulmonar
În funcție de cauză, imaginea edemului pulmonar se poate dezvolta încet sau brusc, acesta din urmă denumit edem pulmonar acut.
La pacienții care acumulează lent și treptat lichid în plămân, simptomele edemului pulmonar încep cu intoleranță la efort, oboseală (chiar și în repaus), dificultăți de respirație atunci când stau jos, trebuie să folosiți cel puțin două perne pentru a dormi, edem în picioare și glezne și wheezing în piept. Acest lucru este tipic la pacienții cu insuficiență cardiacă care prezintă o agravare treptată a funcției cardiace și o congestie pulmonară progresivă.
Dacă același pacient descris mai sus prezintă un factor de decompensare a insuficienței cardiace, cum ar fi un infarct, un vârf hipertensiv sau chiar o infecție severă, inima devine brusc incapabilă să pompeze corect sângele către organism, retenție fluidă în plămâni. În acest caz, simptomele edemului pulmonar acut sunt scurtarea respirației intense, senzația de înec, agitație, tuse cu descărcare spumoasă, incapacitatea de a se întinde și tahicardia (inima rapidă).
Apa din plămâni previne oxigenarea sângelui și funcționează în primul rând ca o înecătoare. Edemul pulmonar acut este o urgență medicală și, dacă este lăsat netratat, va duce în mod inevitabil la stop cardiorespirator.
Tratamentul edemelor acute
Primul pas în tratarea edemului pulmonar acut este furnizarea de oxigen pacientului. În general, pacientul ajunge la departamentul de urgență în hipoxemie, adică cu niveluri scăzute de oxigenare a sângelui. În unele cazuri, edemul pulmonar este atât de sever și oxigenarea este atât de scăzută încât pacientul trebuie intubat și cuplat la un ventilator mecanic pentru a nu muri.
Scopul tratamentului este eliminarea apei din plămâni. Dacă pacientul urinează, diureticele sunt administrate pe cale intravenoasă pentru a avea o acțiune rapidă (a se citi: DIURETICS | Furosemid, Hidroclorotiazidă, Indapamidă ...). De asemenea, scăderea tensiunii arteriale este importantă pentru a facilita activitatea inimii, astfel încât vasodilatatoarele sunt adesea folosite.
Dacă pacientul nu urinează sau nu răspunde adecvat la diuretice, opțiunea este hemodializa de urgență, o metodă capabilă de a îndepărta până la un litru de apă pulmonară în doar 20-30 de minute (citiți: HEMODIÁLISE | fistule).

COQUELUCHE - Simptomele, transmisia, tratamentul și vaccinul
Pertussis, cunoscută și sub denumirea de tuse convulsivă sau convulsivă, este o infecție extrem de contagioasă a tractului respirator provocată de Bordetella pertussis . Pertussis, o boală care poate fi prevenită în prezent prin vaccin, este însoțită de tuse violente de tuse dureroasă. În acest text vom aborda transmiterea, simptomele, tratamentul și prevenirea acestei infecții Epidemiologia pertussisului Până în prima jumătate a secolului al XX-lea, pertussis a fost o cauză principală de deces la copii. După apariția vaccinu

TRATAMENTUL PENTRU CANDIDIASA VAGINALĂ
introducere Candidoza vaginală, denumită și vulvovaginită de către candida, este o micoză cauzată de ciuperca speciei Candida, de obicei Candida albicans . Alte forme de candida, cum ar fi Candida glabrata , pot provoca, de asemenea, vulvovaginita, dar sunt mult mai puțin frecvente. Candidoza vaginală este o formă extrem de comună de vaginită, pierzându-și incidența doar la vaginita bacteriană, cel mai adesea cauzată de bacteria Gardnerella (citită: VAGINOZA BALTERIALĂ - Gardnerella vaginalis). Aproximativ 1/3 d