10 SIMPTOME ALE LUPUSULUI


Lupusul eritematos sistemic (SLE) este o boală autoimună de cauză necunoscută care poate afecta pielea, articulațiile, rinichii, plămânii, sistemul nervos și diverse alte organe ale corpului.
O boală autoimună este aceea în care sistemul imunitar începe în mod eronat să producă anticorpi împotriva structurilor din corpul nostru. Se numesc autoanticorpi. Pentru a afla mai multe despre bolile autoimune, citiți: AUTOIMUNE DISEASE.
În acest text ne vom concentra pe principalele simptome ale lupusului. Avem un text mai cuprinzător despre boală, abordând nu numai simptomele, ci și diagnosticul și tratamentul, care pot fi accesate la acest link: LÚPUS ERITEMATOSO SISTÊMICO | Simptomele și tratamentul
Este important de observat că pacienții cu lupus nu prezintă neapărat toate simptomele descrise mai jos. Cursul clinic al lupusului este foarte variabil și poate fi caracterizat prin perioade de remisiune și recurență. Boala se poate înrăutăți sau se poate îmbunătăți de-a lungul anilor, iar simptomele care nu au existat niciodată pot apărea din când în când.
Severitatea lupusului depinde de ce și de câte organe sunt afectate. Există, de asemenea, o scară de severitate în ceea ce privește implicarea aceluiași organ, de exemplu, lupusul poate provoca leziuni renale foarte severe sau practic asimptomatice. Pacienții cu leziuni severe ale diferitelor organe au deseori prognostic scăzut. Deja pacienții cu leziuni ușoare limitate la unul sau mai puține organe pot avea o viață aproape normală de zeci de ani.
Simptomele lupusului
1. Simptomele constituționale
Noi numim simptome constituționale grupul de semne și simptome nespecifice care afectează diferitele sisteme de organe și sunt comune diferitelor boli. Principala caracteristică a simptomelor constituționale este aceea de a ne da ideea că există ceva în neregulă cu sănătatea, fără însă a indica exact originea problemei.
Lupus eritematos sistemic este o boală care, de obicei, se manifestă prin simptome constituționale în faza inițială. Printre acestea cele mai frecvente sunt:
- Oboseala și intoleranța la exerciții - sunt simptome extrem de frecvente și afectează mai mult de 80% dintre pacienții cu lupus (pentru a citi despre oboseală: Cauze |
- Dureri musculare și senzație de slabiciune.
- Pierderea în greutate - apare neintenționat și este, de obicei, asociată cu pierderea apetitului.
- Febra (pentru a citi despre febră: CE ESTE FEVER? De ce apare?).
Despre febră, merită să vorbim mai mult. Febră în lupus poate apărea atunci când boala este activă sau pentru că există o infecție în curs de desfășurare. Febra lupusului, adică cauzată de boală și nu de o infecție, este de obicei scăzută și asociată cu celelalte simptome ale lupusului care vor fi explicate în tot textul.
Pacienții cu lupus sunt mai susceptibili la boli infecțioase, iar febra poate fi un semn de infecție în curs. Febră cauzată de o infecție este, de obicei, asociată cu alte simptome tipice, cum ar fi tusea și sputa în pneumonie, rigiditatea gâtului la meningită, durerile de spate scăzute la infecțiile renale (pielonefrită) etc.
Dacă pacientul este deja diagnosticat cu lupus, el este probabil să fie pe medicamente antiinflamatoare sau corticoide, care reduc inflamația lupusului și inhibă febra. La acest grup de pacienți, prezența febrei ar trebui să ridice suspiciunea unei infecții în curs de desfășurare, iar febra nu este posibilă numai datorită activității bolii.
2. Modificări comune
Aproximativ 95% dintre pacienții cu lupus vor avea o implicare comună la un moment dat în viața lor. Cele mai frecvente manifestări articulare sunt artralgia (durerea articulară fără semne inflamatorii) și artrita (inflamația articulară) și sunt de obicei prezente la începutul lupusului. (Dacă doriți să aflați mai multe despre diferențele dintre artrită și artralgie, citiți: ARTRIT SI ARTROZA | Simptome si diferente).
Artrita la lupus are câteva caracteristici:
- Este o poliartrită - afectează mai mult de patru articulații în același timp.
- Este o artrită simetrică - afectează de obicei ambele genunchi, coate, glezne și alte articulații simultan.
- Este migrator - inflamația unei articulații poate să dispară în doar 24 de ore și să apară în altul.
- De obicei, nu provoacă deformări severe sau rigiditate dimineața prelungită, ca în cazul artritei reumatoide (citiți: ARTHRITIS RHEUMATOID | Symptoms and Treatment).
- Durerea este disproporționată față de aspectul fizic al articulațiilor.
3. Leziuni ale rinichilor
Pana la 75% dintre pacientii cu lupus se vor dezvolta unele afectiuni renale in cursul bolii lor. Cea mai obișnuită constatare este pierderea de proteine în urină, denumită proteinurie, caracterizată prin spumarea excesivă a urinei (citiți: PROTEINURIA, SINDROMUL SPORT URIN ȘI NEFROTIC).
Alte semne și simptome de insuficiență renală lupus sunt:
- Hematuria (sânge în urină), care poate sau nu să fie vizibilă cu ochiul liber (citiți: HEMATURIA - URINA CU SÂNGE)
- Creatinină crescută a sângelui (citiți: ȘTIAȚI CARE CREATININ?), Un semn de insuficiență renală (citiți: INSUFICIENȚA RENALĂ CHRONICĂ).
- Hipertensiune (citește: SIMPTOME ȘI TRATAMENTUL HIPERTENSIUNII).
Cea mai frecventă insuficiență renală este glomerulonefrita (leziunea glomerului renal) cauzată de autoanticorpi (citiți: CE ESTE GLOMERULONEFRIT?). Există în principiu cinci tipuri de glomerulonefrită lupus, împreună cu termenul lupus nefrită. Acestea sunt:
Nephritis lupus de clasa I - glomerulonefrita mezangială minimă
Clasa a II-a Nefrită de Lupus - glomerulonefrita proliferativă mezangială
Nephritis lupus de clasa III - glomerulonefrita proliferativă focală
Nephritis lupus de clasa IV - glomerulonefrita proliferativă difuză
Nefrită de lupus de clasa V - glomerulonefrită membranoasă
Clasa III, IV și V este cea mai gravă, cu glomerulonefrita difuză proliferativă (clasa IV) prezentând cel mai rău prognostic. Glomerulonefrita mezangială minimă (clasa I) este cea mai ușoară.
Lupusul nefrită este clasificat în clase, deoarece fiecare dintre aceste leziuni prezintă diferite prognoze și tratamente. Prin urmare, identificarea tipului de nefrită lupusului pe care o are pacientul are o importanță deosebită.
Numai cu datele clinice nu este posibil să se stabilească tipul de nefrită cu lupus cu care avem de-a face, deoarece proteinuria, hematuria și insuficiența renală sunt constatări comune în nefrite tip II, III, IV și V. De aceea, fiecare pacient cu lupus care manifestă semne de boală în rinichi trebuie supus biopsiei renale (citiți: ÎNȚELEGEREA BIOPSIEI RENALE) pentru a identifica ce tip de leziune în glomerulus provoacă autoprotitele.
Este perfect posibil ca un pacient să prezinte în același timp mai mult de o clasă de lupus nefrită.
Clasa I și II nu necesită, în mod obișnuit, un tratament specific, dar clasele III, IV și V prezintă un prognostic mai grav și un risc mai mare de insuficiență renală în stadiu terminal sunt de obicei tratați cu medicamente imunosupresoare grele. Cele mai frecvente sunt corticosteroizi (cortizon), ciclofosfamidă, ciclosporină, micofenolat de mofetil și azatioprină.
Pacienții care nu sunt tratați sau care nu răspund bine la medicamente inevitabil ajung să aibă nevoie de hemodializă (citiți: CE ESTE HEMODIALIZA? CUM FUNCȚIONEAZĂ?).
4. Leziuni ale pielii
Un alt organ cel mai frecvent afectat este pielea. Până la 80% dintre pacienții cu lupus prezintă un anumit tip de afectare cutanată, în special în zone expuse la soare.
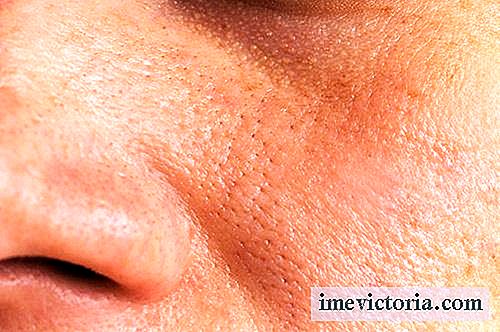
Leziunile tipice includ erupții cutanate maligne sau erupții cutanate fluture. Este o zonă roșiatică care acoperă obrajii și nasul așa cum se poate vedea în fotografie pe lateral (a se vedea imaginea de la începutul articolului).
Erupțiile cutanate maligne apar în cel puțin 50% dintre pacienți, de obicei durează câteva zile și stau la fiecare expunere la soare. Expunerea prelungită la lumina fluorescentă poate declanșa, de asemenea, leziuni ale pielii.
O altă leziune dermatologică obișnuită este lupusul discoid, care se caracterizează prin plăci rotunjite și roșiatice, cele mai frecvente pe față, gât și scalp.
Lupusul discoid poate face parte din imaginea lupusului sistemic sau poate fi singura manifestare a bolii. În ultimul caz, prognosticul este mai bun, deoarece nu există implicarea altor organe.

Pacienții cu lupus discoid izolat prezintă o șansă de 10% de a progresa la lupusul eritematos sistemic. Cu cât leziunile discoide sunt mai numeroase, cu atât mai mare este riscul de progresie la alte organe.
Alte leziuni dermatologice comune sunt căderea părului, care poate afecta nu numai scalpul, ci și sprâncenele, genele și barba (citiți "Cauzele și tratamentul").
Ulcerații orale asemănătoare cu afecțiunile cutanate sunt frecvente, dar cu diferența că acestea sunt de obicei nedureroase (citiți: CAUZE ȘI TRATAMENTUL AFTA).
5. Anemie și alte modificări hematologice
Anticorpii pot ataca, de asemenea, celulele sanguine produse de măduva osoasă. Schimbarea cea mai frecventă este anemia, care apare nu numai prin distrugerea celulelor roșii din sânge, ci și prin inhibarea producției în măduva osoasă (vezi: ANEMIA | Simptome și cauze).
O altă schimbare hematologică comună este scăderea numărului de celule albe din sânge (leucocite), numită leucopenie. Mecanismul este același ca și pentru anemie, distrugere și inhibare a producției sale. În urma aceluiași raționament se constată, de asemenea, reducerea numărului de trombocite, denumită trombocitopenie.
Când avem căderea celor trei linii de sânge în același timp (globule roșii, leucocite și trombocite) numim pancitopenie. Aceste modificări pot fi detectate prin testarea numărului de sânge (citiți: HEMOGRAMA | Înțelegerea rezultatelor).
Oricare dintre aceste modificări ale celulelor sangvine poate fi fatală, fie din cauza anemiei severe, infecții datorate numărului leucocitelor scăzute sau sângerări spontane datorate colapsului plachetar.
Creșterea ganglionilor limfatici și splinei este, de asemenea, o constatare obișnuită în lupus și poate fi confundată cu limfomul (citește: CE ESTE UN LIMMĂ?).
6. Vasele sanguine
Vasele de sânge, în special arterele, sunt, de asemenea, adesea afectate de lupus.
Fenomenul Raynaud este o schimbare a culorii membrelor, de obicei mâinile sau picioarele, cauzate de spasme ale vaselor de sânge. Spasmul arterelor provoacă o lipsă bruscă de sânge, lăsând o mână palidă. Dacă spasmul persistă, lipsa de sânge determină ca mâna palidă să devină violet. Această ischemie poate provoca o mulțime de durere. Când spasmul dispare, revenirea rapidă a sângelui lasă pielea caldă și roșiatică.
Fenomenul Raynaud nu este unic pentru lupus și poate apărea chiar și la persoanele fără boală diagnosticată. Rece, tigara si cofeina pot declansa acest simptom.
O altă problemă vasculară obișnuită la lupus este apariția trombozei. Sindromul de anticorpi antifosfolipidici este o boală care apare frecvent la pacienții cu lupus și este asociată cu formarea trombilor multipli, atât în artere cât și în vene, și poate duce la accident vascular cerebral, infarct renal, ischemie a membrelor, tromboză venoasă a picioarelor și embolismul pulmonar (citiți: EMBOLISUL PULMONAR).
În plus față de trombozele care apar la sindromul de anticorpi antifosfolipidici, autoanticorpii lupusului pot ataca direct vasele de sânge, provocând ceea ce numim vasculită. Vasculita poate afecta orice vas din corp, care poate deteriora pielea, ochii, creierul, rinichii ... Pentru a afla mai multe despre vasculita, cititi: Cunoasteti ce este VASCULITE.
7. Modificări oculare
Ochii sunt alte organe adesea afectate de lupus. Cea mai obișnuită manifestare este sicca keratoconjunctivită, cunoscută și sub numele de sindromul de ochi uscat, care este foarte frecventă în boala lui Sjögren, dar poate fi și un simptom al lupusului (citit în: SINDROMUL SUFLETULUI SUFLETAL ȘI Lipsa de tulburare).
Alte simptome ale lupusului asociat vederii includ vasculita retiniana, uveita anterioara (inflamatia irisului, partea colorata a ochilor) si episclerita (inflamatia sclerei, a albului ochilor).
8. Tulburări neurologice
Lupus poate apărea cu sindroame neurologice și psihiatrice.
Leziunile neurologice apar datorită trombozei și vasculitei, care în cele din urmă duc la accident vascular cerebral (citiți: ÎNȚELEGEREA ACCIDENTULUI CEREBRAL AVC - VASCULAR).
Tulburări psihice pot apărea și datorită lupusului. Cele mai frecvente sunt psihoza, în care pacientul începe să aibă gânduri și halucinații bizare, și demență, cu pierderea progresivă de memorie și capacitatea de a efectua sarcini simple.
9. Modificări pulmonare
Plămânii și pleura sunt, de asemenea, organe susceptibile la lupus. Tratamentul, simptomele și cauzele), pneumonita, boala pulmonară interstițială, hipertensiunea pulmonară și hemoragia alveolară sunt cele mai frecvente manifestări pulmonare. După cum sa explicat mai sus, embolismul pulmonar este o complicație care poate apărea la pacienții cu anticorpi antifosfolipidici.
10. Modificări ale inimii
Bolile cardiace sunt frecvente la pacienții cu lupus eritematos sistemic. Implicarea cardiacă se poate manifesta ca:
- Boala valvulară, cel mai adesea ca regurgitare mitrală ușoară.
- Endocardita (inflamația valvei cardiace), non-infecțioasă, numită endocardită Libman-Sacks (a se citi: ENDOCARDITATE | SIMPTOME ȘI TRATAMENT).
- Boala pericardului (membrană subțire ce înconjoară inima). Cea mai frecventă manifestare este pericardita, inflamația pericardului (citiți: PERICARDIT ACUTE - Simptome și tratament).
- Boala arterială coronariană (vezi: Infarctul miocardic Cauze și prevenție).
- Miocardită, inflamație a mușchiului inimii, care poate duce la insuficiență cardiacă (citiți: FAILURE DE CARTE | CAUZE ȘI SIMPTOME).
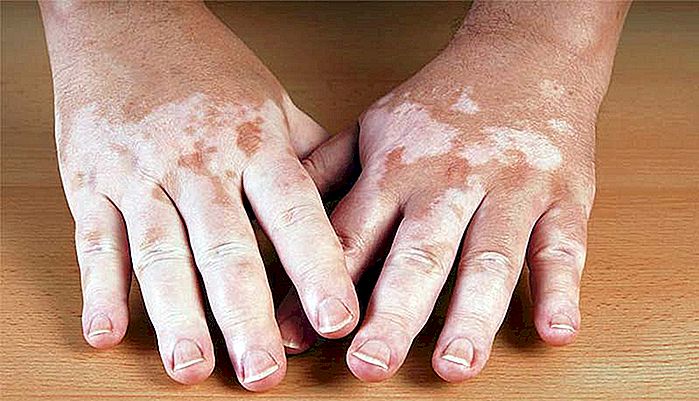
VITILIGO - Cauze, simptome și tratament
Vitiligo este o boală care afectează aproximativ 1% din populația lumii și provoacă depigmentarea progresivă a pielii, ajungând la toate etnicitățile, fiind totuși clinic mai evident atunci când apare la persoanele cu piele mai închisă. În acest text vom aborda cauzele și opțiunile actuale de tratament pentru vitiligo. Cum apare viti
CAUZE DE SANGUINĂ ÎN FUNCȚII DE VITEZĂ ȘI DEFECȚIUNI ALE DUMNEZEU
Prezența sângelui în materiile fecale, fie că este viu sau digerată (de obicei sub formă de scaune întunecate sau negre), întotdeauna cauzează mare îngrijorare pacientului și rudelor sale. Sângerarea rectală poate varia de la leziuni ușoare, benigne, cum ar fi hemoroizii sau fisurile anale, până la hemoragii digestive mai severe, cum ar fi cele cauzate de ulcerul gastric sau de tumori intestinale. În acest artic