BOTULISM - Cauze, simptome și tratament


Botulismul este o boală neobișnuită, potențial letală, care rezultă din acțiunea unui neurotoxin (toxina care atacă neuronii) produs de bacteria Clostridium botulinum .
Neurotoxina botulinică este una dintre cele mai letale otrăvuri pe care le cunoaștem.
În acest articol vom aborda următoarele aspecte:
- Ce este botulismul.
- Care sunt bacteriile responsabile pentru infecție.
- Ce este toxina botulinică.
- Cum are loc transmisia.
- Care sunt simptomele?
- Cum se face diagnosticul.
- Care sunt opțiunile de tratament.
Ce este botulismul
Botulismul este o boală infecțioasă, dar nu este contagioasă (nu este transmisibilă între oameni), cauzată de acțiunea toxinelor produse de bacteria Clostridium botulinum .
Botulismul este o boală rară, dar poate să apară oriunde în lume. Deși mai puțin frecvente, este o boală importantă deoarece pacienții contaminați prezintă o mortalitate ridicată și trebuie să înceapă rapid tratamentul. Botulismul este, prin urmare, o urgență medicală.
Boala nu este cauzată direct de bacterii, ci de neurotoxinele pe care le produce. Botulismul este o boală cu debut brusc, predominant neurologică, caracterizată prin paralizie progresivă a motorului. Modul principal de transmitere este alimentarea necorespunzătoare a alimentelor (explicată mai sus).
Botulismul este o boală de notificare obligatorie. Între 1999 și 2011, în Brazilia au fost înregistrate 68 de cazuri, cu 20 de decese, o mortalitate apropiată de 30%. Datele încă nedefinite pentru anul 2012 indică încă 4 cazuri de botulism și două decese în cursul anului.
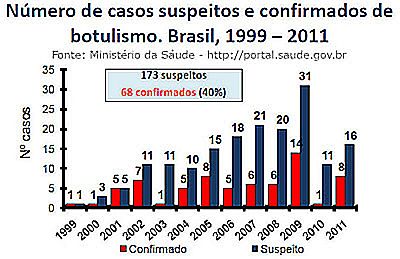 Datorită severității bolii și posibilității cazurilor multiple care rezultă din ingestia aceleiași surse de alimente contaminate, este suficient să se raporteze un caz unic pentru a explica existența unui focar de botulism.
Datorită severității bolii și posibilității cazurilor multiple care rezultă din ingestia aceleiași surse de alimente contaminate, este suficient să se raporteze un caz unic pentru a explica existența unui focar de botulism.
Bacteriile botulinice - Clostridium botulinum
Clostridium este un gen de bacterii anaerobe în formă de tijă (care nu au nevoie de oxigen pentru a trăi), iar unele specii pot provoca boli cum ar fi:
Clostridium tetani - provoacă tetanos (citiți: TETANUS | Vaccin și simptome).
Clostridium botulinum - provoacă botulism.
Clostridium perfringens - care cauzează gangrena de gaz.
Clostridium difficile - cauza colitei pseudomembranoase (citește: COLITE PSEUDOMEMBRANOSA | Clostridium difficile).
Clostridium botulinum este o bacterie care poate fi prezentă oriunde, dar se găsește mai ușor în sol, în sedimente de lacuri și mări, în intestinele de pește și crustacee, produse agricole, miere sau pe suprafețele de legume, fructe și alte alimente .
Clostridium botulinum este în mediu sub formă de spori, care sunt foarte rezistenți la căldură și pot supraviețui la temperaturi de 100 ° C timp de cinci sau mai multe ore. Sporii sunt distruși numai prin încălzirea peste 120 ° C timp de cel puțin 15 minute. Când sunt prezente condiții adecvate de mediu, sporii pot să germineze și să se dezvolte în forma vegetativă, care este forma activă a bacteriilor, capabilă să înmulțească și să producă toxine. Cele mai bune condiții pentru supraviețuirea clostridium botulinum sunt:
- Expunere scăzută la oxigen.
- Locații cu aciditate scăzută.
- Temperatură între 25 și 37 ° C. Cu toate acestea, unele tulpini pot crește la temperaturi de până la 4 ° C.
Unele alimente, în special alimentele conservate, dacă nu sunt manipulate și depozitate corespunzător, pot deveni un excelent mijloc de creștere a Clostridium botulinum.
Unele tulpini ale acestei bacterii produc enzime care denaturează și "strică" alimentele pe care le locuiesc, lăsându-le cu miros neplăcut și aspect. Cu toate acestea, există tulpini de Clostridium botulinum care pot coloniza alimente fără a provoca schimbări majore în aspectul său și este dificil de suspectat că acestea sunt contaminate.
Toxina botulinică
Clostridium este o bacterie care produce boala prin producerea de toxine. În cazul lui Clostridium botulinum, toxina este o neurotoxină care atacă nervii periferici, împiedicând funcționarea lor normală.
Neurotoxina botulinică produsă de Clostridium botulinum este una dintre cele mai puternice otrăvuri pe care le cunoaștem. Ca o comparație, pentru ca cianura să fie letală la șoareci, este necesară o doză de 10.000 micrograme pe kilogram. Toxina botulinică este capabilă să ucidă numai 0, 0003 micrograme pe kilogram.
Sunt cunoscute opt tipuri de toxine botulinice: A, B, C1, C2, D, E, F și G, dintre care tipurile A, B și E sunt cele mai toxice pentru oameni. Formele F și G pot provoca, de asemenea, boli, dar sunt rare.
Toxina botulinică nu are miros și gust și nu este posibil să se știe în avans dacă produsele alimentare ingerate sunt contaminate sau nu. Toxinele care sunt ingerate cauzeaza boala deoarece pot rezista acidului stomacal si enzimelor naturale din procesul digestiv. Cu toate acestea, spre deosebire de bacteriile care pot suporta temperaturi ridicate sub formă de spori, toxina este de obicei inactivată atunci când este expusă la temperaturi mai mari de 80 ° C timp de cel puțin 10 minute.
Toxina absorbită în tractul gastrointestinal ajunge în fluxul sanguin și se deplasează către nervi, unde acționează prin blocarea acțiunii neurotransmițătorilor responsabili de mișcările musculare, rezultând o paralizie flască a mușchilor.
Toxina botulinică a fost apoi utilizată în medicină pentru pacienții a căror paralizie controlată a unor mușchi a fost benefică. Cu toate acestea, pentru a fi administrați în siguranță, a fost mai întâi necesar să se izoleze și să se purifice toxina astfel încât să poată fi sintetizată. Botox®, forma farmaceutică a toxinei botulinice A.
Pentru a afla mai multe despre Botox® și utilizările sale în medicină și estetică, citiți: BOTOX | Aplicații și complicații.
Transmiterea botulismului
Există în principiu trei moduri de a obține botulism: botulismul alimentar, botulismul rănilor, botulismul intestinal (numit și botulismul copilariei).
Botulismul rănilor
Această formă de transmisie are loc prin contaminarea rănilor cu Clostridium botulinum provenind din mediul înconjurător, de obicei din sol. Principalele ușile de intrare sunt ulcerele membrelor, rănile traumatice sau chiar rănile chirurgicale. Botulismul poate fi, de asemenea, transmis prin utilizarea de medicamente injectabile, cum ar fi heroina sau aspirina, cum ar fi cocaina (citiți: COCAINE | CRACK | Efecte și complicații).
Botulismul alimentar
Botulismul alimentar apare atunci când pacientul consumă alimente contaminate cu toxină botulinică, care apare de obicei cu alimente conservate necorespunzător. Cele mai implicate sunt: conservate legume artizanale, cum ar fi palmito și muraturi; preparate din carne preparate, fierte și afumate, cum ar fi cârnații, șunca și carnea de vită; afumat, pește sărat și fermentat; brânzeturi și miere artizanală. Botulismul poate apărea și în produsele alimentare conservate industrializate.

Botulism intestinal (botulism infantil)
De obicei apare la copii între 1 săptămână și 1 an (cele mai multe cazuri între 3 și 26 de săptămâni) și rezultă din ingestia de spori Clostridium botulinum prezenți în alimente sau pe sol.
Această formă este obișnuită în miere, care este un aliment care este adesea contaminat cu Clostridium botulinum . Cu toate acestea, cantitatea mare de zahăr din miere împiedică transformarea sporelor în forma lor vegetativă, astfel încât nu există producție de toxine. După ingerare, când ajung la intestine, sporii găsesc un mijloc mai favorabil de a deveni activ, de multiplicare și de producere a toxinelor.
Copiii mici nu au încă o floră bacteriană în intestin care le protejează împotriva invaziei Clostridium botulinum, permițându-i să se stabilească cu ușurință și să producă toxine direct în intestin.
Această formă nu afectează în mod obișnuit adulții sănătoși, deoarece sporii nu se pot atașa la intestine. Cu toate acestea, adulții cu afecțiune intestinală pot primi, de asemenea, acest tip de botulism. Factorii de risc sunt de obicei: intervenții chirurgicale intestinale, boala Crohn (citiți: Boala lui CROHN, RETOCOLIT ULCERATIV) sau utilizarea antibioticelor pentru o perioadă prelungită de timp, ceea ce determină eliminarea florei intestinale naturale.
Simptomele botulismului
Perioada de incubație a botulismului variază în funcție de forma de transmisie. În botulismul alimentar, deoarece enzimele sunt deja gata în alimente, perioada de incubație este de obicei scurtă, în cele mai multe cazuri între 12 și 36 de ore, dar poate varia de la 2 ore la 10 zile, în funcție de cantitatea de toxine prezente.
În botulismul plăgii, timpul mediu de incubare este de 7 zile, variind de la 4 la 21 de zile.
În botulismul infantil nu avem informații precise despre perioada de incubație, deoarece este adesea dificil de identificat momentul în care sporii au fost ingerați. În general, această perioadă este mai lungă decât în forma alimentară, deoarece sporii ingerați trebuie să fie fixați mai întâi în intestin, apoi transferați în formă vegetativă și numai atunci începe producția de neurotoxine.
a. Simptomele botulismului alimentar
Botulismul este o boală de debut brusc și progresiv, caracterizată prin simptome gastro-intestinale și neurologice.
Manifestările gastrointestinale apar de obicei la începutul imaginii, dar acest lucru nu este obligatoriu. Cele mai frecvente simptome sunt: greață, vărsături, diaree și durere abdominală.
Manifestările neurologice sunt de obicei cele mai importante, caracterizate de o paralizie musculară care ajunge inițial la nervii cranieni și coboară până la restul corpului. Imaginea este foarte asemănătoare cu sindromul lui Guillain Barré, diferența fiind că botulismul începe în cap și progresează într-un mod descendent, în timp ce în GB paralizia musculară începe în picioare și se ridică (citește: SINDROMUL GUILLAIN-BARRÉ | și tratamentul).
Simptomele neurologice ale botulismului încep, de obicei, cu vedere încețoșată sau vedere dublă, paralizia pleoapelor, dilatarea elevilor și limitarea mișcărilor oculare.
Din ochi, boala începe să ajungă la restul capului, compromițând vorbirea, mestecarea, înghițirea și mișcările limbii. Următorul pas este implicarea mușchilor gâtului, împiedicând pacientul să susțină greutatea capului.
Când ajunge în portbagaj, paralizia poate compromite funcționarea mușchilor diafragmei, responsabilă de respirație, ducând pacientul la insuficiență respiratorie acută și necesitatea ventilației mecanice (respirator artificial).
Împreună cu trunchiul, paralizia afectează de obicei brațele și apoi abdomenul și membrele inferioare, ducând pacientul la o tetraplegie flască (paralizie flască a celor 4 membre). Gura uscată, paralizia intestinelor, hipotensiunea și retenția urinară sunt, de asemenea, simptome comune.
Pe măsură ce neurotoxina atacă doar nervii musculari, nu există nici o afectare a sensibilității, adică pacientul simte totul, el nu poate muta mușchii. Nu există, de asemenea, nici o orbire și individul rămâne conștient tot timpul.
Simptomele botulismului progresează de obicei o săptămână sau două, stabilizându-se încă 2 săptămâni înainte de a începe o fază de recuperare lentă, care de obicei durează până la 3 luni. În cazuri mai grave, recuperarea completă poate dura până la un an.
Severitatea stării depinde de cantitatea și tipul de toxină ingerată (A și B sunt de obicei cele mai agresive). Severitatea botulismului poate varia de la o stare ușoară, cu simptome intestinale și doar o implicare minimă a nervilor cranieni, până la o boală fulminantă, cu moartea în numai 24 de ore. Paralizia respiratorie apare în 30 până la 50% din cazuri. Spitalizarea este, de obicei, de cel puțin o lună, cu toate acestea, pot exista pacienți care trebuie să rămână spitalizați timp de până la 3 luni.
b. Simptomele botulismului plăgii
Imaginea clinică a botulismului plăgii este aproape egală cu botulismul alimentar, cu excepția perioadei de incubație mai lungă și a absenței simptomelor gastro-intestinale. Este posibil să apară și febră, dar, de obicei, se datorează infecției plăgii, mai degrabă decât acțiunii directe a toxinelor.
c. Simptomele botulismului infantil (botulism intestinal)
Influența botulismului afectează în primul rând copiii și se manifestă, de obicei, cu constipație și iritabilitate, care se dezvoltă în semne neurologice, cum ar fi dificultatea de a controla mișcările capului, sugerea slabă, gaggingul, slăbiciunea slabă, prostarea și paraliziile bilaterale descendente care pot provoca opriri respiratorii.
Gravitatea botulismului infantil este, de asemenea, variabilă și pot fi cazuri ușoare caracterizate doar prin hrănire dificilă și slăbiciune ușoară a mușchilor, la cazuri severe cu moarte subită a copilului.
Diagnosticul botulismului
Diagnosticul botulismului se face de obicei prin izolarea toxinelor în fecale sau sânge. De asemenea, este posibilă cercetarea bacteriilor Clostridium botulinum în fecale. În cazurile de botulism al rănilor, nu este util să verificați fecalele, trebuie să căutați bacteriile sau sângele rănilor.
Mai devreme colectarea materialului, cu atât mai mare este șansa de a găsi toxine sau bacterii prezente.
Din motive de sănătate publică, este de asemenea important să se caute toxina sau sporii în alimentele care au fost recent ingerate de către pacient, în special cei cu risc mai mare, cum ar fi mierea, alimentele conservate, peștele conservat prost conservate etc. În ultimii ani, în întreaga lume, s-au raportat cazuri de botulism cauzate de brânzeturi, conserve de sardine, ardei iute, inimi conservate de palmier, mortadella, tofu, produse din carne de porc, măsline conservate și jiló.
Tratamentul botulismului
Toți pacienții cu botulism suspectat trebuie să fie admiși imediat pentru monitorizarea funcției respiratorii.
Există un antidot pentru toxina botulinică, numit ser antibutulinic (SAB). Acest tratament, totuși, acționează numai împotriva toxinei care circulă în sânge, adică împotriva celor care nu s-au fixat încă la nervi. Prin urmare, cu cât serul de antibotolină începe mai devreme, cu atât este mai mare eficacitatea acestuia. Antibioticele, cum ar fi penicilina, pot fi utilizate în cazurile de botulism al rănilor, ajutând la eliminarea oricărei bacterii care se reproduce în cadrul leziunilor. La pacienții alergici la penicilină, Metronidazol este o opțiune (citiți: PENICILLIN ALLERGY).
În general, majoritatea pacienților care primesc îngrijiri medicale și asistență respiratorie timpurie au o recuperare completă sau aproape completă și pot relua orice tip de activitate. Pe de altă parte, pacienții cu boală severă și / sau întârzieri la începutul tratamentului pot rămâne cu sechele.
Botulismul nu oferă imunizare permanentă. Aceeași persoană poate avea botulism mai mult decât o dată în viață.
Vaccinurile acționează prin stimularea sistemului imunitar pentru a produce anticorpi, care pot combate bolile infecțioase, făcând imunitatea individuală față de acestea. În acest text vom aborda următoarele aspecte: Cum funcționează imunizările și vaccinurile. Care sunt tipurile de vaccinuri? Ce sunt vacc
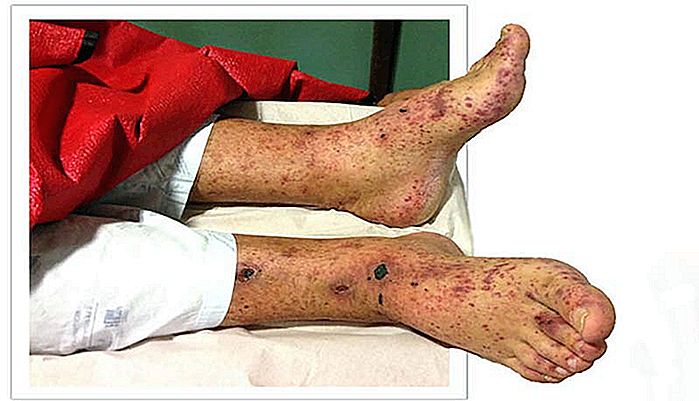
VASCULITE - Cauze, tipuri, simptome și tratament
Vasculita este numele dat grupului de boli care provoacă inflamarea vaselor de sânge. Inflamația unei artere sau vene duce la îngroșarea peretelui, reducând astfel spațiul pentru circulația sângelui. Pe măsură ce această îngroșare progresează, vasul se poate închide, oprindu-se complet fluxul sanguin. Dacă nu este t