KAWASAKI BOLI - Cauze, simptome și tratament

Boala Kawasaki (DK) este o vasculită - o boală care provine din inflamația vaselor de sânge - care afectează de obicei copiii cu vârsta de până la 5 ani și pot lăsa sechele cardiace grave dacă nu sunt tratate corespunzător.
Deși este o boală potențial letală, rata mortalității este în prezent foarte scăzută (mai mică de 0, 3%), deoarece administrarea intravenoasă a imunoglobulinei în primele 10 zile de boală este destul de eficientă în prevenirea complicațiilor.
În acest articol vom aborda următoarele aspecte despre boala Kawasaki:
- Ce este.
- Cauze.
- Simptome.
- Diagnostic.
- Tratamentul.
Ce este boala Kawasaki?
Boala Kawasaki, inițial numită sindromul ganglionar limfatic mucocutanat, a fost descrisă în Japonia în 1967 de Dr. Tomisaku Kawasaki, care a raportat 50 de cazuri de febră, erupții cutanate, conjunctivită, ganglioni limfatici, inflamarea buzelor și a limbii și edemului mâinilor și picioarelor.
Boala a fost inițial considerată o afecțiune benignă, deoarece sa vindecat spontan după aproximativ 12 zile, chiar și atunci când nu a fost administrat nici un tratament. Cu toate acestea, deoarece au fost descrise cazuri noi, sa verificat că până la 25% dintre copiii netratați au dezvoltat sechele cardiace și aproximativ 2% au evoluat până la moarte.
Boala Kawasaki este o vasculită care poate provoca leziuni ale venelor și arterelor de calibru mic până la mediu oriunde în organism, dar care atacă mai mult arterele coronare (arterele care susțin musculatura inimii).
* Dacă doriți mai multe explicații despre ce este o vasculită, vizitați linkul: VASCULITE - Cauze, tipuri, simptome și tratament.
DK este o boală care apare predominant la copiii cu vârsta de până la 5 ani (80 până la 90% din cazuri). Deși există cazuri în toate țările și în toate etnologiile, această formă de vasculită este mult mai frecventă la copiii de origine asiatică, în special în japoneză.
În timp ce în țările occidentale incidența anuală a bolii Kawasaki este scăzută, cu doar 10 până la 20 de cazuri raportate la 100.000 de copii cu vârsta de până la 5 ani în Japonia, incidența este ridicată, ajungând la 250 de cazuri pe an pentru fiecare 100.000 de copii. Aproximativ 1% dintre copiii japonezi dezvoltă boala Kawasaki în primii 5 ani de viață.
Boala Kawasaki la adulți este destul de rară, cu doar 100 de cazuri publicate în întreaga lume între 2010 și 2017.
Cauzele bolii Kawasaki
Originea bolii Kawasaki este încă necunoscută. Studiile epidemiologice și imunologice sugerează că declanșarea pentru cascadă a evenimentelor care provoacă în cele din urmă vasculita poate fi de origine infecțioasă. Cu toate acestea, geneza bolii nu pare a fi atât de simplă și autoimună, iar factorii genetici, de asemenea, par să fie necesari pentru apariția bolii.
Cea mai răspândită ipoteză astăzi este că un agent infecțios, fie un virus sau o bacterie, poate activa sistemul imunitar al copiilor predispuși genetic, provocând o reacție autoimună împotriva vaselor de sânge (pentru a înțelege ce este o boală autoimună, citiți: BOLI AUTOIMUNE - Cauze, Simptome și Tratament).
Cel mai probabil, acești germeni care declanșează boala Kawasaki provoacă o infecție asimptomatică sau non-simptomatică înainte de apariția vasculitei, motiv pentru care este dificil să se stabilească cu certitudine relația DK cu o infecție anterioară.
Unele date epidemiologice importante susțin teoria originii infecțioase, printre care:
- Boala Kawasaki se caracterizează printr-o erupție cutanată febrilă cu inflamație a ganglionilor limfatici și a mucoaselor gurii, manifestări care sunt similare cu mai multe boli infecțioase din copilărie, cum ar fi rujeola și scarlatina, de exemplu.
- Există o creștere sezonieră a incidenței DK în timpul iernii și al verii, care este similară cu cea a mai multor infecții virale.
- Boala Kawasaki apare adesea în focare, afectând o anumită populație într-o zonă geografică restrânsă.
- În Japonia sa observat că frații din copiii cu DK prezintă un risc mai mare de a dezvolta boala, care apare de obicei în decurs de o săptămână după apariția simptomelor la primul copil.
- Boala este frecventă la copii sub cinci ani, dar este rară la copiii sub șase luni. Acest fapt poate fi explicat prin prezența anticorpilor materni care încă circulă în corpul bebelușului în primele luni de viață, ceea ce ar împiedica contaminarea acestora de germenii declanșatori.
Printre virusurile și bacteriile care pot declanșa boala Kawasaki, unii agenți suspectați sunt:
- Parvovirusul B19.
- Meningococ.
- Mycoplasma pneumoniae.
- Klebsiella pneumoniae.
- Adenovirus.
- Citomegalovirus.
- Virusul parainfluenza.
- Rotavirusul.
- Virusul rujeolic.
- Epstein Barr Virus.
- Virusul limfotropic uman.
- Rickettsii.
Simptome ale bolii Kawasaki
Imaginea clinică a bolii Kawasaki este de obicei împărțită în trei faze: acută, subacută și convalescență, după cum arată diagrama de mai jos.
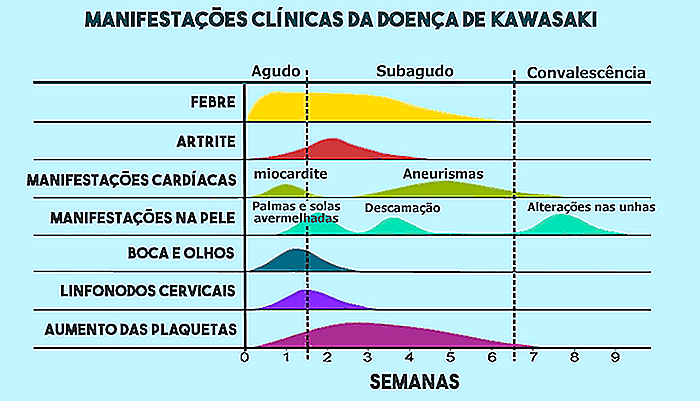
1. Faza acută
febră
Febră mare, peste 38.5 ° C, debut brusc și reacție slabă la antipiretice, este primul și cel mai des semnal al bolii Kawasaki. Dacă este lăsată netratată, febra durează, de obicei, câteva zile, uneori chiar săptămâni.
conjunctivită
La câteva zile după declanșarea febrei, 90% dintre copii încep să aibă conjunctivită bilaterală, care, de obicei, cauzează roșeață mai intensă în partea laterală a ochilor, cu puțină sau fără secreție galbenă. 70% dintre pacienții cu afectare oculară dezvoltă, de asemenea, uveită anterioară, care este inflamația irisului în jurul elevului.
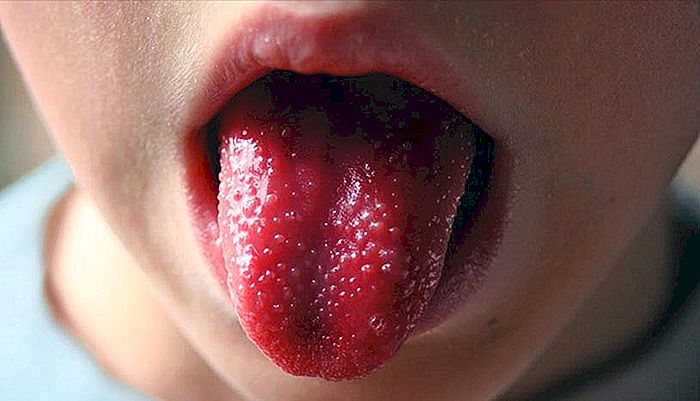
mucozită
La aproximativ același timp, când apare conjunctivita, pacientul dezvoltă, de obicei, mucozită, care este inflamația mucoasei gurii. Buzele sunt roșii și crăpate, în timp ce limba devine inflamată, iar papilele foarte evidente, obținând un aspect tipic numit "limbă în căpșuni", așa cum este ilustrat în imaginea care deschide textul.
Spre deosebire de conjunctivită, care apare în aproape toate cazurile, mucozita poate să nu fie prezentă la toți pacienții sau poate fi foarte ușoară, trecând aproape neobservată.
eritem
De asemenea, în primele zile de febră, o erupție cutanată în regiunile genitală, perianală și trunchiul apare de obicei la aproximativ 70% dintre pacienți.
Celulele limfadenite cervicale
Limfadenita cervicală (ganglionii limfatici extinse în gât) este de obicei prezentă în 25 până la 50% din cazuri. Majoritatea pacienților au un singur ganglion limfatic mărit în regiunea anterioară a gâtului.
artrită
Artrita apare de obicei la doar 10% dintre pacienți. Cele mai frecvent afectate articulații sunt gleznele, genunchii și șoldurile.
Manifestări cardiace
Miocardita (inflamația mușchiului cardiac) și pericardita (inflamația pericardului) sunt adesea complicațiile care apar în faza acută a bolii Kawasaki. Aritmii și leziuni ale valvei inimii pot apărea, de asemenea.
La ecocardiografie, unii pacienți cu miocardită prezentă deja în primele zile semne inițiale de insuficiență cardiacă.
Mâini și picioare
Înroșirea și umflarea pe palme și tălpile picioarelor sunt de obicei ultima manifestare care apare în faza acută. Accidentarea picioarelor poate face dificilă mersul copilului.
Alte semne și simptome
În primele 10 zile de boală, pacientul poate prezenta și:
- Diaree, vărsături sau dureri abdominale - 61%.
- Iritabilitate - 50%.
- Numai vărsarea - 44%.
- Pierderea apetitului - 37%.
- Tuse - 35%.
- Dureri articulare (fără semne de artrită) - 15%.
2. Faza subacută
Faza subacută începe atunci când dispare febra, fapt care apare de obicei în jurul celei de-a zecea zile și durează până în a 4-a sau a 6-a săptămână. Non-dispariția febrei după 2 săptămâni este, de obicei, un semn de prognostic slab, deoarece este mai mult asociat cu complicații cardiace.
Manifestarea caracteristică a fazei subacute este peelingul degetelor, care de obicei începe la extremități și se răspândește peste tot pe mâini și picioare. O altă constatare tipică este apariția anevrismelor în arterele coronare, cauzată de inflamația vaselor de sânge.
Semnele și simptomele inițiate în faza acută, cum ar fi vărsăturile, diareea, iritabilitatea și durerea articulară, pot să mai fie prezente în această fază următoare a bolii.
În laborator, pacientul are un număr mare de trombocite (trombocitoză), care poate depăși 1 milion de celule pe microliter, crescând în mod semnificativ riscul de formare a trombilor în vasele de sânge (tromboză).
Valorile HSV și proteinei C reactive (CRP) sunt de asemenea foarte ridicate.
3. Faza de convalescență
Faza de convalescență este marcată de rezolvarea completă a simptomelor bolii, fapt ce se întâmplă de obicei în 3 luni.
În timpul acestei etape, canelurile transversale pot apărea pe unghii, numite linii Beau.
În faza de convalescență, anevrismele mici ale arterei coronare tind să se descompună spontan. Anevrismele mai mari, pe de altă parte, pot să se extindă și să provoace infarct miocardic.
Criterii de diagnosticare
Nu există nici un examen de laborator sau de imagistică care să poată diagnostica singur boala Kawasaki. Prin urmare, diagnosticul se face, de obicei, printr-o evaluare comună a istoricului epidemiologic, a simptomelor și a rezultatelor testelor complementare.
Criteriile de diagnostic stabilite de Dr. Tomisaku Kawasaki în 1967 sunt încă folosite astăzi.
Pentru ca un copil cu vârsta sub 5 ani să fie diagnosticat cu DK, el sau ea trebuie să aibă febră timp de cel puțin 5 zile, asociată cu cel puțin patru dintre următoarele cinci constatări fizice:
- Conjunctivită conjunctivală.
- Inflamația mucoasei orale.
- Inflamația și edemul mâinilor și picioarelor.
- Eroare caracteristică.
- Celulele limfadenopatiei cervicale (cel puțin un ganglion limfatic mai mare de 1, 5 cm în diametru).
Ecocardiograma este un examen care nu face parte din criteriile de diagnosticare, dar este util pentru identificarea precoce a complicațiilor cardiace.
Tratamentul bolii Kawasaki
Tratamentul precoce al bolii Kawasaki este esențial pentru reducerea riscului de complicații.
Administrarea imunoglobulinei intravenoase într-o singură doză încă în primele 10 zile de boală este principala măsură terapeutică.
Dacă diagnosticul nu a fost efectuat în primele 10 zile, dar pacientul prezintă încă semne de inflamație sistemică activă, cum ar fi febră mare și CRP crescută, imunoglobulina poate fi încă administrată chiar și după a 10-a zi de boală.
Aspirina în doze mari este folosită în mod obișnuit în faza acută, deoarece, în afară de efectul antiinflamator și antipiretic, inhibă și acțiunea trombocitelor, scăzând riscul de tromboză.
Rata mortalității la pacienții tratați este scăzută (de la 0, 1 la 0, 3%). Rare decese apar atunci când există o afectare cardiacă severă, care, de obicei, are ca rezultat infarct miocardic, aritmii sau anevrisme rupte. Aceste cazuri apar de obicei atunci când diagnosticul nu se face mai devreme și tratamentul nu este administrat în primele 10 zile de boală.
Hepatita este un termen care inseamna inflamatie a ficatului. Hepatita poate fi cronică sau acută și afectează persoanele de ambele sexe și de toate vârstele și etnii. Există mai multe cauze ale inflamației ficatului, ceea ce înseamnă că există mai multe tipuri de hepatită. Cauzele principale sunt: Viruși: Hepatita A, B, C, D și E. Infecții ale f

Actul sforăitului, denumit și sforăit, este extrem de comun și afectează în mod repetat aproximativ 40% din populație. Snoring-ul apare ori de câte ori respirația în timpul somnului este parțial obstrucționată, determinând trecerea aerului prin căile respiratorii pentru a provoca vibrații în țesuturile înconjurătoare. Prin urmare, sfora