ARTROZA - Simptome, cauze și tratament


Artrita este un termen generic care înseamnă inflamarea articulațiilor. Exista zeci de tipuri de artrita, fiind osteoartrita, cunoscuta si sub numele de osteoartrita sau osteoartrita, cea mai comuna forma.
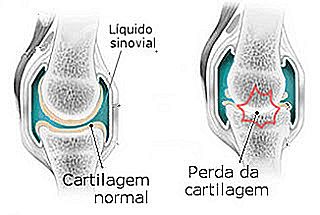
Locul unde se întâlnesc două oase este, de obicei, acoperit cu un material lubricios, lubricos numit cartilaj. Cartilajul permite oaselor să alunece unul peste altul cu frecare minimă și, prin urmare, este un fel de amortizor.
Osteoartrita este boala cauzată de uzura acestui cartilaj, care determină o frecare crescută între oase și duce la inflamație locală (artrită), durere și invaliditate funcțională.
Osteoartrita este o boală care afectează în primul rând persoanele în vârstă, în special în articulațiile mâinilor, genunchiului și șoldurilor.
În acest text vom aborda următoarele întrebări despre artroză:
- Ce este artrita
- Ce este artrita
- Cauzele osteoartritei
- Simptomele artritei
- Tratamentul artritei
Ce este artroza?
Pentru a înțelege osteoartrita, este necesar să cunoaștem puțin anatomia articulațiilor.
Articularea este regiunea în care există o legătură între două sau mai multe oase distincte. Exemple: genunchiul este o articulație care leagă oasele femurale și tibiale (leagă coapsa cu piciorul), cotul este o articulație care leagă osul humerusului de oasele ulnei și oasele de rază (conectează brațul la antebraț), iar glezna este o articulație care conectează tibia, fibula și oasele talusului (conectează piciorul la picior).
Articulațiile menționate mai sus sunt mobile, spre deosebire de îmbinările care leagă diferitele oase ale craniului, care sunt fixe (craniul nostru nu este alcătuit dintr-un singur os mare, ci mai multe oase conectate unul la celălalt).
Articulațiile mobile au cartilaj și o pungă umplute cu fluid, numit fluid sinovial. Cartilajul este un țesut alunecos aderent la capetele oaselor legate de articulații. Când există o mișcare în articulație, datorită lubrifiantului lichid sinovial și a amortizării cartilajului, oasele se aliniază cu frecare minimă.
Osteoartrita este un proces în care există degenerarea cartilajului. În stadiile incipiente ale artrozei, cartilajul devine mai ruginit, mărind frecarea în timpul mișcării articulației. Artroza severă apare atunci când cartilajul este complet distrus, cauzând frecarea între cele două oase pentru a provoca uzură.
Această frecare în articulații provoacă o inflamație a articulației, care se caracterizează printr-o imagine a artritei, prin urmare, denumirea de osteoartrită (artrită = inflamarea articulației). Există aproximativ 100 de boli care pot provoca artrita; Osteoartrita este cea mai frecventă. Dacă doriți mai multe informații despre diferențele dintre artrita artritei și artrita altor boli, citiți: artrita și artrita | Simptome și diferențe.
Cauze și factori de risc pentru osteoartrita
Osteoartroza este foarte rară înainte de vârsta de 40 de ani și foarte frecventă după vârsta de 60 de ani. De mult timp sa crezut că degenerarea articulației și, prin urmare, osteoartrită, a fost un proces natural de îmbătrânire. Se știe acum că vârsta este un factor major de risc, dar nu este singurul.
În plus față de vârstă, alți factori de risc pentru osteoartrită includ obezitatea (în principal pentru osteoartrita genunchiului) (a se citi: OBESITATE | Definiții și consecințe), fiind de sex feminin (femeile au de până la 3 ori mai multe sanse de a dezvolta osteoartrita decât bărbații) de exerciții (cu excepția celor cu un impact mare asupra articulațiilor, care pot duce la artroză), predispoziție genetică etc.
Osteoartrita poate fi primară atunci când nu apare o cauză aparentă dincolo de vârstă sau secundar atunci când apare din cauza traumatismelor articulațiilor, deformărilor osoase, obezității, diabetului (citiți: Diagnosticul și simptomele DIABETES MELLITUS) etc.
În concluzie, principalii factori de risc pentru osteoartrita sunt:
- Vârsta.
- Sexul feminin.
- Obezitatea.
- Fără osteoporoză (oasele puternice la vârste înaintate cresc riscul de artroză).
- Ocupație (sarcini care forțează articulațiile cronice).
- Activități sportive cu impact sporit.
- Traumatisme ale articulațiilor.
- Bolile musculare.
- Predispoziția genetică.
- Deformările osoase.
- Diabetul zaharat.
Simptomele artritei
Articulațiile cele mai afectate de osteoartrită sunt mâinile, genunchii, șoldul și coloana vertebrală.
Principalul simptom al artrozei este durerea, care, de obicei, se înrăutățește cu efort fizic și se ameliorează odată cu odihna. Durerea este, de obicei, mai rea la sfârșitul zilei și după perioade lungi de imobilizare, cum ar fi călătoriile în avion sau locurile de film. Unii pacienți se confruntă cu agravarea durerii cu schimbări ale vremii. Pe măsură ce progresează osteoartrita, durerea se poate produce cu activități mai puțin și mai puțin intense și poate să apară chiar în repaus și în timpul nopții. Artroza avansată este o boală incapacitantă.
Durerea nu este cauzată direct de leziunea cartilajului, deoarece nu prezintă inervație. Aceasta înseamnă că unii pacienți cu leziuni grave de cartilagiu, vizibili la radiografie, pot avea puține plângeri de durere, în timp ce alții cu leziuni mai puțin vizibile pot avea simptome mai evidente ale artritei.
Rigiditatea este, de asemenea, o plângere comună la pacienții cu osteoartrită. Rigiditatea articulațiilor bolnave este obișnuită în primele minute după ce pacientul se trezește, îmbunătățind după aproximativ o jumătate de oră. În timpul zilei pot apărea și episoade de rigiditate articulară, în special după perioade de inactivitate.
Articulația afectată de osteoartrita prezintă, de obicei, o mobilitate mai mică și poate fi umflată, caldă și prezentă crepită la mișcare.
Tratamentul artritei
Osteoartrita este o boală cronică care se agravează progresiv de-a lungul anilor. Tratamentul osteoartritei poate reduce adesea simptomele, menține pacientul activ și, în unele cazuri, încetinește progresia acestei afecțiuni. Tratamentul include o combinație de terapii cu și fără medicamente și, în unele cazuri, corecție chirurgicală comună.
Scopurile tratamentului osteoartritei sunt de a controla durerea și umflarea, îmbunătățirea calității vieții și prevenirea progresiei leziunii.
Tratament de artroză non-medicamentos
Pierdere în greutate
Excesul de greutate este asociat cu un risc crescut de apariție a osteoartritei, în special în genunchi. Studiile efectuate de pacienții supraponderali urmăriți timp de 10 ani au arătat că cei care au pierdut cel puțin 4, 5 kg au scăzut cu 50% riscul de apariție a osteoartrozei genunchiului.
Chiar si la pacientii supraponderali sau obezi care au deja artrozi, pierderea in greutate scade presiunea asupra genunchilor, scaderea durerii si imbunatatirea capacitatii functionale.
odihnă
Durerea osteoartritei se agravează de obicei după o utilizare prelungită a articulației, îmbunătățind după odihnă.
Restul articulației afectate în momente de criză de obicei ameliorează durerea, totuși, odihna prelungită poate duce la atrofie musculară și la scăderea mobilității articulațiilor. Prin urmare, odihna este recomandată numai pentru perioade scurte de timp, de obicei între 12 și 24 de ore în caz de exacerbări ale durerii.
Exerciții fizice
Pacientii cu osteoartrita pot gasi ideea de a practica exercitiul absurd, dimensiunea este nefasta pe care mișcarea articulatiilor afectate provoaca in timpul unui efort. Cu toate acestea, un fizioterapeut bun poate crea un regim individualizat de exerciții care va întări mușchii din jurul articulației dvs., mărind intervalul de mișcare.
Cu cât musculatura este mai puternică și mai flexibilă în jurul articulațiilor, cu atât sunt mai stabile, reducând frecarea dintre oase, durere și inflamație.
orteze
Orteziile sunt dispozitive care vă ajută să vă păstrați articulațiile aliniate și să funcționați corect. Există mai multe tipuri de orteze care pot reduce simptomele și pot ajuta la menținerea funcției comune la pacienții cu osteoartrită.
Riburile și diblurile care imobilizează articulațiile pot reduce durerea și inflamația; multe dintre ele pot fi folosite toată ziua și noaptea. Ortezele pot ajuta la stabilizarea articulațiilor instabile.
Căldură locală
Aplicarea căldurii umede poate crește pragul de durere și poate scădea spasmele musculare. Trebuie să aveți grijă să evitați arsurile. Sticlele cu apă fierbinte trebuie umplute cu apă caldă, dar nu fiartă.
Căldura locală poate fi aplicată de mai multe ori pe zi.
TENS (neurostimulare electrică transcutanată)
Acronimul TENS provine din stimularea electrică nervoasă transcutanată în engleză, ceea ce înseamnă neurostimulare electrică transcutanată.
TENS este un dispozitiv care produce un curent electric blând care stimulează fibrele nervoase în piele, interferând cu transmiterea semnalelor de durere articulară cu artroză.
Utilizarea TENS ca tratament al artritei este controversată. Există studii care arată unele beneficii în controlul durerii, în timp ce altele nu au reușit să arate superioritate față de placebo.
Câmpul electromagnetic pulsat
Cunoscută ca Pulsed Signal Therapy (PST), ea se bazează pe crearea câmpurilor electromagnetice pulsatorii cu intensitate mică în jurul articulațiilor. PST se presupune că acționează prin stimularea metabolismului și a activității celulelor cartilajului. Deși există unele studii care demonstrează îmbunătățirea durerii și a capacității funcționale, acest tratament nu are încă studii științifice suficiente pentru a fi indicat pe scară largă de către societățile internaționale de reumatologie.
b. Tratamentul artritei cu medicamente
Glicozamina și condroitina
În ciuda popularității câștigate în ultimii ani, sulfatul de glucozamină și sulfatul de condroitină nu prezintă dovezi științifice care să ateste faptul că de fapt beneficiază de osteoartroză. Deși unii pacienți au raportat ameliorarea durerii cu aceste medicamente, studii mai recente au arătat că ambele au un efect placebo numai.
Sulfatul de glucosamină și sulfatul de condroitină nu îmbunătățesc inflamația artrozei, nu întârzie progresia bolii și nu generează articulația afectată de osteoartrita.
Cu toate acestea, deoarece aceste medicamente sunt practic fără efecte adverse, ele sunt încă utilizate pe scară largă de către unii medici, în principal datorită efectului lor placebo.
Observație: Glucozamina nu trebuie utilizată la pacienții cu alergii la fructele de mare.
analgezice
Anal analgezice simple, cum ar fi paracetamol și dipyrone (metamizol în Portugalia) ajuta la ameliorarea durerii în primele cazuri. Aceste medicamente, cu toate acestea, nu actioneaza direct asupra inflamatiei osteoartritei, avand doar un efect temporar.
Citește:
- Dipyrone - Metamizol → Indicații, efecte secundare și pericole.
- PARACETAMOL - Bula în limba simplă.
În cazurile de artroză mai severă, analgezicele opioide (din clasa morfină) pot fi utilizate pentru perioade scurte de timp pentru a evita dependența. Cele mai bune rezultate în controlul convulsiilor în cazurile de artroză avansată sunt obținute atunci când sunt asociate un analgezic opioid și un antiinflamator.
Anti-inflamator
Antiinflamatoarele au un efect analgezic și acționează direct asupra inflamației, prezentând rezultate mai bune decât analgezicele obișnuite. Sunt medicamente care acționează pentru a atenua durerea chiar și în cazurile de artroză moderată / severă.
În ciuda răspunsului bun, antiinflamatoarele sunt medicamente cu toxicitate ridicată, crescând riscurile de ulcere gastrice, boli de inimă și leziuni la rinichi (citește: REMEDIILE CARE POATE FACE ȘI FUNCȚIONEAZĂ EFECTELE ANTI-INFLAMMATORII).
Corticosteroizi intraarticulare
Corticosteroizii, atunci când sunt injectați în articulațiile artritice, acționează prin reducerea inflamației și atenuarea simptomelor osteoartritei (citiți: PREDNISONE ȘI CORTICOIDS - Indicații și reacții adverse).
Injecțiile intraarticulare de corticosteroizi pot fi recomandate persoanelor care au osteoartrită limitată la câteva articulații și care nu pot controla durerea decât cu utilizarea medicamentelor antiinflamatorii (sau au deja semne de toxicitate pentru acestea).
Corticosteroizii pot deteriora articulațiile, în special cei care suportă greutatea, cum ar fi genunchii, atunci când sunt injectați frecvent. Prin urmare, nu se recomandă mai mult de 3-4 injecții pe an la fiecare articulație.
Injectarea hialuronatului de sodiu
Fluidul normal comun conține o cantitate mare de hialuronat, ceea ce îl face vâscos, permițând alunecarea oaselor fără frecare. Hialuronatele sintetice pot fi injectate în genunchi pentru a trata artrita.
După injectare, ameliorarea durerii poate dura câteva luni.
Injecțiile cu hialuronat sunt, de obicei, rezervate pacienților cu osteoartrită care nu pot lua medicamente antiinflamatoare sau care nu beneficiază de o ameliorare adecvată a durerii.
Citește și: CELE MAI BUNE REMEDIERE PENTRU DIFERITE TIPURI DE BOLI.
c. Tratamentul chirurgical al artritei
Chirurgia este de obicei rezervată cazurilor de artrită severă și limitativă care nu răspund tratamentelor descrise mai sus.
Este important de menționat că intervenția chirurgicală este recomandată înainte ca artrita să provoace complicații cum ar fi pierderea mușchilor și deformările articulare. În plus, cei care suferă o intervenție chirurgicală trebuie să fie sănătoși și să fie pregătiți pentru reabilitarea postoperatorie.
Arborecologie artroscopică
Arborecologia artroscopică este îndepărtarea chirurgicală a sinoviului (mucoasa articulației care este de obicei inflamată în artrită) folosind un artroscop care se introduce în articulație. Sinovectomia poate fi recomandată persoanelor care au osteoartrită care nu răspunde la alte măsuri.
realinierea
Această intervenție chirurgicală poate fi utilizată pentru a realini oasele și alte structuri care au devenit nealiniate din cauza artritei. Realinierea poate fi recomandată pacienților mai tineri și mai activi.
fuziune
Această intervenție chirurgicală poate fi utilizată pentru a uni între două sau mai multe oase ale articulației. Această procedură poate fi recomandată pentru articulațiile deteriorate în cazul în care intervenția chirurgicală de înlocuire a articulațiilor nu mai este adecvată. Operația de fuziune este indicată, de obicei, pentru articulațiile încheieturii, gleznei și degetelor.
Înlocuirea îmbinării
Chirurgia poate fi de asemenea indicată pentru a înlocui o articulație deteriorată cu o articulație artificială. Operația de înlocuire a articulațiilor ameliorează durerea la persoanele cu artrită severă, în special la șold sau genunchi. Cu toate acestea, ar putea dura până la un an pentru ca beneficiile operației de înlocuire în comun să fie pe deplin demonstrate.
Graft-uri de cartilaj
Această intervenție chirurgicală poate fi utilizată pentru a altoi celulele cartilajului în articulații deteriorate. Grafturile cartilajelor sunt indicate atunci când leziunea este limitată la o zonă foarte mică, încă înconjurată de cartilaje normale.

ALOPURINOL - ce serveste, doze si efecte secundare
Allopurinolul, cunoscut și sub denumirea comercială Zyloric, este un medicament care are rolul de a reduce producția de acid uric de către organism și, prin urmare, este util în prevenirea convulsiilor de artrita gouta și a unor tipuri de pietre la rinichi. Reducerea nivelului sanguin al acidului uric începe să fie vizibilă în a doua zi de tratament și efectul maxim al medicamentului este atins în aproximativ 1 până la 2 săptămâni. În acest articol

PARACETAMOL - pentru ce este, pentru dozare și pentru prezentare
introducere Acetaminofenul, cunoscut și ca acetaminofen, este un medicament analgezic (anti-durere) și antipiretic (combaterea febrei) disponibil pe piață în tablete, siropuri, picături sau supozitoare. Acest medicament este unul dintre cele mai indicate pentru tratamentul durerii sau febrei, deoarece este ieftin, sigur și pentru că are o rată foarte scăzută de efecte secundare, cu condiția ca, în mod evident, să fie utilizat corect și în dozele recomandate. Poate fi utili