EMBOLIA PULMONARA - Simptome, Cauze si Tratament

Embolismul pulmonar, numit și embolie pulmonară sau embolie pulmonară (PTE), este o afecțiune gravă care apare atunci când un tromb (cheag) localizat într-una din venele picioarelor sau pelvisului se desface, călătorește prin corp și se află într-una din arterelor pulmonare, blocând fluxul de sânge.
În funcție de mărimea trombului, embolismul pulmonar poate duce chiar la moarte subită.
În acest articol vom aborda următoarele aspecte despre embolismul pulmonar:
- Ce este embolismul pulmonar?
- Care sunt cauzele sale?
- Care sunt simptomele tale?
- Cum se face diagnosticul.
- Forme de prevenire și tratament.
- Ce sunt embolizarea gazelor, embolia grasă și embolismul septic.
În acest articol vom evidenția PET. Dacă doriți informații mai detaliate despre tromboza venoasă profundă, accesați link-ul: CE ESTE TROMBIZIA VENOZĂ (DVT).
Ce este embolismul pulmonar?
Pentru a înțelege embolismul pulmonar, este necesar să cunoaștem câteva concepte de bază cum ar fi: ce sunt tromboza, embolia, ischemia și infarctul. Citiți liniștit conceptele de mai jos, astfel încât restul textului să devină foarte ușor.
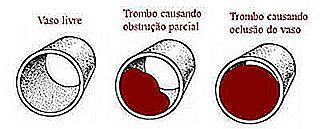
Trombul este un tip de cheag de sânge care este atașat la peretele vasului de sânge, blocând trecerea sângelui. Obstrucția poate fi parțială sau totală. Atunci când un trombus formează și împiedică fluxul normal de sânge, numim tromboză acest eveniment.
Plonjorul este un trombus care se desprinde de peretele navei și călătorește prin sânge. Pistonul deplasează corpul până când găsește un vas cu un calibru mai mic decât el însuși, cauzând obstrucția circulației sângelui. Când pistonul lovește o navă, o numim embolus. Dacă vasul înfundat este în creier, îl numim embolus cerebral. Dacă este un vas în plămân, îl numim embolie pulmonară.
Tromboza este, de obicei, un proces mai lent, cu o extindere progresivă a trombilor. Trombi, de obicei, apar în zone ale vaselor de sânge în care colesterolul este deja depus. Embolismul este un eveniment mai acut, care provoacă o obstrucție bruscă a vasului afectat.
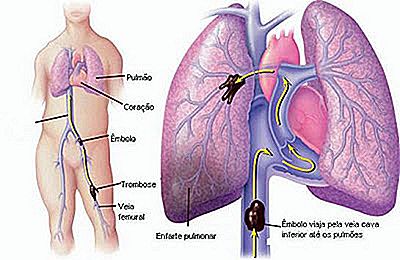
Mai jos este o diagramă care prezintă o embolie pulmonară care provine din venele membrelor inferioare stângi.
Ischemia este lipsa de alimentare cu sânge a unor țesuturi organice. Ori de câte ori circulația sanguină nu este suficientă pentru funcționarea unui organ sau a unui țesut, apare ischemia. Este un proces reversibil dacă este tratat devreme. Atât un trombus cât și un piston pot fi cauza ischemiei.
Infarctul este moartea celulelor prin ischemie prelungită. Dacă tromboza sau embolismul nu este tratat la timp, toate țesuturile care primesc sânge din artera obstrucționată moare. Exemple: dacă apare tromboza în arterele coronare, avem infarct miocardic (atac de cord, dacă apare într-un vas cerebral, avem un accident vascular cerebral, dacă apare în plămâni, ca și în tromboembolismul pulmonar, avem infarct pulmonar.
Embolismul pulmonar este, prin urmare, o obstrucție a uneia dintre arterele pulmonare cauzate de un piston, adică un tromb care se detașează de picioare și călătorește prin sânge în plămân. Obstrucția unei artere a plămânului provoacă ischemia și infarctul țesutului pulmonar care depinde de artera obstrucționată pentru a primi sânge și oxigen. Cu cât este mai mare zona infarctului pulmonar, cu atât imaginea este mai gravă.
Dacă trombul se afla într-o venă în picior, cum se va opri la artera pulmonară?
Tot sângele din corp revine la inimă prin venele. Toate venele corpului sfârșesc, direct sau indirect, drenarea sângelui în vena cava, care este cea mai calibrată vena noastră, care se termină în inimă (ventricul și atriul drept).
Sângele pe care venele le dau inimii este sângele deja "folosit" de țesuturi, adică slab în oxigen și bogat în dioxid de carbon. De îndată ce sângele ajunge la inimă, este imediat pompat către artera pulmonară, care, la rândul său, o va distribui pe întregul plămân, astfel încât să se poată reumple cu oxigen. Odată furnizat cu oxigen, sângele revine la inimă pentru a fi pompat înapoi în restul corpului.
Un trombus mic se află, de obicei, în artera periferică mică a plămânului. Un trombus mare poate să lovească imediat după ce inima se stinge, blocând tot felul de treceri ale sângelui, ducând la moartea unui întreg pulmonar și a unei insuficiențe cardiace, din cauza incapacității de a pompa sângele împotriva unei obstrucții mari. Tromboembolismul pulmonar mare este o cauză frecventă a decesului subită.
Cauzele emboliei pulmonare
Cauza principală a embolismului pulmonar este emoliile provenite din trombozele din venele membrelor inferioare, o afecțiune numită tromboză venoasă profundă (DVT). Acestea sunt bucăți de tromb din venele picioarelor, coapsei sau pelvisului care se embolizează de obicei în plămâni.
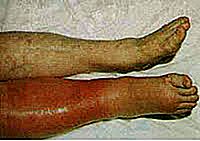
Tromboza venoasă profundă se manifestă ca o imagine bruscă a durerii, umflăturii și roșeaii unuia dintre viței sau coapsei. În afară de aceasta, o imagine a unui DVT. Uită-te la asimetria picioarelor. Partea umflată, roșiatică este locul în care a apărut tromboza.
Să vorbim mai specific despre TVP într-un text separat, care va fi scris în următoarele săptămâni.
Prin urmare, un factor aproape obligatoriu pentru tromboembolismul pulmonar este prezența trombozei venoase profunde a membrelor inferioare. În consecință, factorii de risc pentru TVP devin, de asemenea, factori de risc pentru embolismul pulmonar. Acestea sunt:
- Obezitatea (citiți: OBEZITATEA ȘI SINDROMUL METABOLIC).
- Fumatul (citiți: CUM ȘI DE CE STOP CIGARUL DE FUMAT).
- Varicele și insuficiența venoasă a membrelor inferioare (citiți: VARIZE | Cauze și tratament).
- Cancer (citiți: CANCER - SIMPTOME ȘI DEFINIȚII).
- Vârsta avansată.
- Insuficiență cardiacă (citiți: FAILURE HEART - CAUZE ȘI SIMPTOME).
- Sindromul nefrotic (citiți: PROTEINURIA, SINDROMUL DE URINĂ A FOAMULUI ȘI SINDROMUL NEFROTIC).
- Sarcina.
- Contraceptive (citiți: EFECTE COLATERALE ALE CONTRACEPTIVELOR).
- Înlocuirea hormonilor.
- Utilizarea tamoxifenului sau a raloxifenului.
- Trombofilia (tulburări de coagulare, cum ar fi anticorpii antifosfolipidici).
- Detenție prelungită, cum ar fi în cazul persoanelor care călătoresc în pat sau în călătorii lungi (citiți: sindromul de clasă economică și alte probleme ale aeronavelor).
- Chirurgie, în special a șoldului sau a membrelor inferioare.
Dintre toți factorii de risc enumerați mai sus, aș dori să cheltui câteva rânduri pe una dintre ele: intervenția chirurgicală recentă. Operațiile chirurgicale, în special la nivelul șoldurilor sau membrelor inferioare, prezintă un risc ridicat de tromboză venoasă profundă a picioarelor în primele zile postoperatorii. În plus față de riscul de formare a cheagurilor prin intervenția chirurgicală în sine, acești pacienți au încă câteva zile în pat în imposibilitatea de a merge, ceea ce reduce circulația sângelui în picioare, favorizând formarea de cheaguri.
Moartea bruscă la pacienții supuși unei intervenții chirurgicale recente este aproape întotdeauna determinată de un embolism pulmonar cu volum mare. DVT care cauzează pistonul nu poate fi identificat întotdeauna, mai ales dacă pacientul a fost deja descărcat din spital.
DVT după intervenția chirurgicală poate să apară chiar și la pacienții tineri și fără alte boli. Cu cât sunt mai mulți factori de risc acumulați, cu atât mai mari sunt șansele lor de a dezvolta o tromboză a membrelor inferioare.
Simptomele emboliei pulmonare
Vezi mai jos imaginea angiografiei pulmonare. Observați vascularizarea plămânului. Simptomele emboliei pulmonare vor depinde de mărimea pistonului și de dimensiunea regiunii care a suferit infarct.
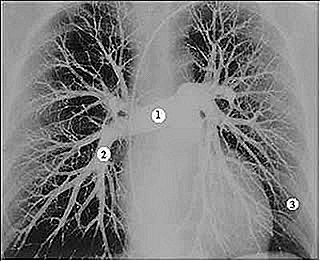
Să descriem trei imagini posibile ale embolismului pulmonar. Urmați numerotarea imaginii.
Începem cu ipoteza 3. Imaginați-vă un mic piston care trece prin întreaga circulație pulmonară și obstrucționează doar un vas mic, deja la periferia plămânului, responsabil doar pentru o mică zonă de parenchim pulmonar. Deoarece vasul este mic și periferic, nu există repercusiuni majore asupra circulației sângelui asupra restului plămânului. De asemenea, deoarece zona plămânului este mică, nu există repercusiuni asupra capacității de oxigenare a sângelui. Pacientul simte doar o durere în regiunea toracelui, ceea ce agravează inspirația profundă. Este posibil să existe și o tuse uscată și, eventual, o spută cu sânge (citiți: COG ȘI SCARED WITH SLEEP).
Să ne imaginăm acum un piston puțin mai mare care împiedică vasele pulmonare la momentul numărul 2. Obstrucția fiind mai centrală va duce la o zonă mai mare de infarct pulmonar. Toate aceste vase după numărul 2 vor înceta să mai primească sânge, ceea ce va conduce la ischemia unei suprafețe mari a plămânului. Acest pacient, în afară de durere și tuse, va avea, de asemenea, scurtă durată de respirație, palpitații și tuse cu expectorație sângeroasă. Cu cât suprafața infarctată este mai mare, cu atât este mai gravă imaginea.
În concluzie, să mergem la exemplul 1. Aceasta se numește tromboembolism masiv. Pistonul este atât de mare încât împiedică circulația sanguină a întregului plămân. Această imagine este foarte gravă deoarece, în afară de infarctul unui plămân întreg, sângele care nu poate depăși bariera impusă de piston se întoarce în inimă, provocând o creștere bruscă a presiunii din interiorul acesteia și o dilatare rapidă a acesteia. Pacientul poate muri în câteva minute din cauza insuficienței cardiace acute.
Diagnosticul tromboembolismului pulmonar
Diagnosticul embolismului pulmonar se face prin examinări cum ar fi angiotomografia computerizată, scintigrafia pulmonară sau angiografia pulmonară.
Odată ce embolismul a fost diagnosticat, este important să se investigheze cauza, astfel încât să poată fi prevenite noi embolii. Atunci când pacientul a suferit recent o intervenție chirurgicală, cauza este mai mult sau mai puțin evidentă și nu sunt necesare cercetări majore. Pe de altă parte, există pacienți care prezintă embolie pulmonară fără nici o cauză evidentă. La acești pacienți este important să se investigheze trombofilia, adică bolile de sânge care determină formarea spontană a trombilor în vene.
Tratamentul embolismului pulmonar
În cele mai multe cazuri, nu există tratament specific embolismului pulmonar. Tratamentul vizează menținerea stabilă a pacientului, controlul tensiunii arteriale și furnizarea de oxigen în cazurile de hipoxemie (oxigen scăzut în sânge).
Pacienții cu embolii mici sunt tratați cu anticoagulante numai pentru a preveni episoadele viitoare. Zona infarctată nu are mântuire. Ceea ce a murit de țesut pulmonar nu este recuperabil. În general, pacientul ia anticoagulante timp de cel puțin 6 luni. Cel mai frecvent utilizat medicament anticoagulant este warfarina (vezi: VARFARIN (Marevan, Varfine, Coumadin | INR Control).
La pacienții care nu pot lua anticoagulante sau pot continua să tromboze chiar și cu anticoagulanți, un filtru poate fi implantat în vena cava, funcționând ca un fel de filtru, împiedicând trecerea trombilor mari în inimă.
În cele mai extinse embolii se poate indica utilizarea tromboliticelor, a substanțelor care diluează pistonul, în încercarea de a restabili circulația sângelui în zona afectată. Trombolitice au multe efecte secundare și riscul de a provoca sângerări grave, inclusiv hemoragii cerebrale. Prin urmare, utilizarea sa este indicată numai în cazuri grave, când beneficiul depășește riscurile.
În cazurile severe, o altă opțiune este îndepărtarea chirurgicală a obstrucției. Este, de asemenea, o procedură cu un grad ridicat de complicații.
Prevenirea tromboembolismului pulmonar
Cel mai important în tromboembolismul pulmonar este prevenirea (profilaxia). Deoarece gravitatea embolismului pulmonar este imprevizibilă și în cele mai severe cazuri, pacienții nu vin chiar în spital în viață, este imperativ să se efectueze prevenirea în cazurile cu risc mai mare, cum ar fi în operațiile ortopedice ale membrelor inferioare. Pacienții din perioada postoperatorie ar trebui să se ridice și să meargă cât mai curând posibil. Utilizarea unor ciorapi elastici speciali este de asemenea indicată pentru a reduce barajul sângelui în picioare.
Profilaxia se face, de obicei, cu anticoagularea, începută chiar înainte de intervenția chirurgicală. Medicamentul cel mai frecvent utilizat în prevenție este heparina cu doze mici. La pacienții cu risc crescut, în special cei care au avut un episod anterior de embolie pulmonară, plasarea unui filtru în vena cava poate fi indicată pentru a preveni potențialul embolilor să ajungă la plămâni.
Pacienții spitalizați și alți copii din alte cauze ar trebui, de asemenea, să utilizeze heparină cu doze mici pentru a preveni formarea de trombi în picioare.
Pacienții cu antecedente de tulburări de coagulare (trombofilia) ar trebui să fie anticoagulați pentru tot restul vieții.
Alte tipuri de embolie pulmonară
Cauza principală a emboliei pulmonare este tromboza membrului inferior, dar există și alte tipuri de embolie:
a. Utilizatorii de droguri injectabile pot fi embolizați de materialele prezente în medicament. Pacientul injectează un medicament care nu este diluat în mod corespunzător în vena și fragmentele se deplasează la plămâni, funcționând exact ca un cheag.
b. Embolizarea gazelor apare dacă injectăm aer în vene. Nu există aer liber în sânge și sunt suficiente 300 ml de aer pentru ca embolismul cu gaz să fie fatal.
c. Embolismul greu apare atunci când există fracturi de oase mari, cum ar fi femurul sau oasele pelvisului, cu eliberarea măduvei osoase în sânge. Fragmentele măduvei intră în sânge și se embolizează în plămâni. Embolusul gras apare de obicei la 24 până la 72 de ore după fracturi.
d. Embolia septică apare atunci când bucăți de colonii de bacterii călătoresc prin sânge. Această imagine apare în principal în endocardită, infecții ale valvei cardiace (a se citi: ENDOCARDITĂ | SIMPTOME ȘI TRATAMENT).

TRATAREA GRATUITĂ A RĂDURILOR ȘI MACHUCADOASE
Pielea este cel mai mare organ din corpul nostru. Este și armă principală împotriva germenilor. Este scutul nostru de protecție care împiedică contactul microbilor din mediul înconjurător cu mediul nostru intern. În ciuda faptului că sunt colonizați de miliarde de bacterii potențial cauzatoare de boli, nu ne îmbolnăvim pentru că nu pot intra în corpul nostru. Pielea ne prote
INSUFICIENȚA RENALĂ CHRONICĂ - Simptome, cauze și tratament
Noi numim insuficiență renală o condiție în care rinichii își pierd capacitatea de a-și îndeplini funcțiile de bază. Insuficiența renală poate fi acută dacă apare o pierdere bruscă și rapidă a funcției renale sau cronice atunci când această pierdere este lentă, progresivă și ireversibilă. În acest articol vom ab