MELANOMA MALIGNO - Simptome, cauze și tratament.

Cancerul de piele este cea mai frecventă tumoare malignă la om. În Brazilia, cancerul de piele reprezintă aproximativ 25% din toate malignitățile. Există practic trei grupuri majore de cancer de piele:
1. Carcinomul bazal celular (BCC).
2. Carcinom spinocelular (SCC).
3. Melanom malign .
Radiația ultravioletă este responsabilă în primul rând pentru dezvoltarea cancerului de piele. Pe lângă razele solare, această radiație se găsește și în cabinele de bronzare. Efectul radiației ultraviolete asupra pielii este cumulat, adică chiar și după întreruperea expunerii la soare, modificările cutanate se pot manifesta și mai târziu.
În acest text vom vorbi în mod special despre melanomul, cel mai grav tip de cancer de piele. Dacă doriți informații despre carcinomul bazocelular, citiți: CARCINOMA BASOCELLULARĂ Cancer de piele
Ce este melanomul malign?
Melanina este un pigment produs de melanocite, fiind responsabil pentru culoarea pielii, ochilor și părului. Când suntem expuși la soare, melanocitele sunt stimulate pentru a produce mai mult pigment, făcând pielea mai întunecată.
Melanomul este tumoarea malignă care provine din melanocite, celulele pielii responsabile pentru producerea de melanină. Melanocitele se găsesc în principal în piele, dar sunt prezente și în ochi, în tractul gastro-intestinal, în meninge și în mucoasele orale și genitale. Acest lucru înseamnă că, deși marea majoritate a melanoamelor sunt cancere ale pielii, acestea pot apărea, de exemplu, în ochi și intestine, de exemplu.
Melanomul este responsabil pentru doar 4% din toate cazurile de cancer de piele, cu toate acestea, este cel mai sever și agresiv, deoarece provoacă metastaze cu ușurință. Desi nu este cel mai frecvent tip, aproximativ 3/4 din decesele cauzate de cancerul de piele sunt cauzate de melanom.
Cauze și factori de risc pentru melanom
Cu cât melanina este mai puțin o persoană pe piele, cu atât este mai clară melanina, cu atât este mai puțin protejată împotriva efectelor dăunătoare ale radiației solare. Parul cu părul roșu, blond, cu ochi deschis sau pielea cu pistrui este cel mai probabil să dezvolte melanomul. Acei oameni care ard mereu la soare și aproape că nu se mai bronzau sunt de asemenea în pericol. Un alt semn de vulnerabilitate este prezența mai multor ping-uri sau semnale întunecate pe piele (numite în medicament nevus). Persoanele cu mai mult de 50 de pinguini pe corp sunt mai susceptibile la melanom.
Expunerea la soare este principalul factor de risc pentru orice cancer de piele, inclusiv melanomul. Timpul standard și cumulat al expunerii la soare pe tot parcursul vieții este asociat cu tipul de cancer de piele pe care o persoană îl poate dezvolta. Cancerul de piele non-melanom apare la persoanele cu expunere ridicată la soare pe tot parcursul vieții, care apare în primul rând pe cele mai expuse zone ale pielii, cum ar fi fața, mâinile și antebrațul. Pe de altă parte, melanomul tinde să apară la persoanele cu expunere la soare mai puțin frecventă, dar cu intensitate ridicată, cum ar fi cele cu piele mai ușoară, care în timpul vacanțelor sfârșesc prin a obține prea mult soare, arsuri dureroase și extinse. Aceste expuneri sporadice, dar intense, sunt mai periculoase atunci când apar în timpul copilariei și adolescenței. Persoanele cu mai mult de cinci episoade de expunere excesivă la soare, cu arsuri semnificative, sunt de până la de două ori mai susceptibile de a dezvolta melanom în viața ulterioară.
Alți factori de risc pentru melanom:
- Tanarea artificială: la fel ca expunerea la soare naturală, bronzarea artificială prin camerele cu lumină ultravioletă crește riscul de melanom cu până la 75%, mai ales dacă este utilizat înainte de vârsta de 35 de ani.
- Istoricul familiei: Dacă o rudă de gradul întâi (copii, frați sau părinți) a avut vreodată melanom, înseamnă că și dumneavoastră sunteți mai probabil din punct de vedere genetic.
- Imunosupresia: persoanele cu sistem imunitar slăbit (de exemplu, pacienții cu SIDA, transplantate sau sub chimioterapie) prezintă un risc crescut de apariție a melanomului.
- Traiul în zonele tropicale: Persoanele care locuiesc în apropierea Ecuatorului, mai ales dacă au piele echitabilă, prezintă un risc crescut de apariție a melanomului. Pentru negri și hispanici acest factor nu este atât de important.
- Endometrioza (a se citi: ENDOMETRIOSIS | Simptome și tratament): Nu este clar de ce, dar femeile cu antecedente de endometrioză prezintă un risc crescut de cancer de piele asemănător cu melanomul.
- PARKINSON BOLI Simptome și tratament: Pacienții cu boală Parkinson au, de asemenea, o incidență mai mare a melanomului. Cauza este necunoscută.
Prevenirea melanomului
Deoarece cel puțin 2/3 cazuri de melanom sunt cauzate de expunerea excesivă la soare, măsura preventivă primară împotriva cancerului de piele este, desigur, reducerea expunerii la soare.
Recomandări privind expunerea la soare și razele ultraviolete:
- Nu ajungeți soarele până când nu veți fi ars de soare.
- Nu bronzați.
- Utilizați agentul de protecție solară, cel puțin factorul 30, în mod ideal factorul 50. Consolidați aplicația la fiecare două ore (citiți: PROTECTOR SOLAR | Cum să vă protejați de soare).
- Utilizarea de protecție solară nu face inutil pentru a evita expunerea prelungită la soare.
- Nu scobiti pe protectie solara. Majoritatea oamenilor, pentru a face ambalajul să dureze mai mult, nu ajung să utilizeze cantitatea de protecție solară necesară pentru o protecție adecvată a pielii.
- Purtați ochelari de soare cu protecție UV.
- Evitați expunerea la soare între orele 10:00 și 16:00.
- Reduceți cât de des vă scăldați la soare.
- Purtați o pălărie când petreceți prea mult timp la soare.
- Când lucrați în exterior, purtați haine ușoare, dar acoperiți picioarele și brațele.
Simptomele melanomului

Melanomul poate apărea în orice zonă a corpului, dar apare, de obicei, în zone în care a existat o expunere intensă la soare, cum ar fi spatele, brațele, picioarele și fața. Melanomul poate apărea, de asemenea, în zone cu expunere mică la soare, cum ar fi talpa picioarelor, palmelor și sub unghii. Deoarece melanocitele există și în alte zone ale corpului, melanomul poate apărea mai puțin frecvent în ochi, intestine și tractul genital, de exemplu.
Primul simptom al melanomului este, de obicei, apariția unui nou loc întunecat pe piele sau modificarea caracteristicilor unui pin vechi (nevus).
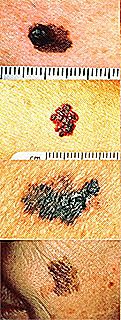
Societatea Americană de Dermatologie a elaborat un ghid numit ABCDE pentru a ghida medici non-dermatologi și pacienți pentru a identifica leziunile suspectate. Acest ghid spune că melanoamele au următoarele caracteristici:
A- Asimetrie : pinturile comune au de obicei forme simetrice, de obicei ovale sau rotunjite. Melanomul este de obicei asimetric.
B - Marginile : Melanoamele au granițe neregulate și sunt confundate cu pielea normală. Petele au întotdeauna marginile regulate și bine definite.
C - Culoare : melanomii au de obicei variații de culoare în cadrul aceleiași leziuni, prezentând unele zone cu colorare de intensitate diferită sau mai mare.
D-Diametru : Petele obișnuite nu cresc, de obicei, peste 6 mm (0, 6 cm) în diametru. Melanoamele pot începe mici, dar leziunile de peste 6 mm sunt caracteristice acestui tip de cancer de piele.
E - evoluție: punctele care schimbă forma, culoarea sau dimensiunea în timp sunt întotdeauna considerate a fi leziuni pasive de a fi cancer de piele. Dacă un colorant începe să sângereze, ulcerați sau mâncati, ar trebui să fie considerat și suspicios.
Este important să rețineți că cei mai mulți pimpuli (nevus) nu suferă transformări pentru melanom, așa cum cele mai multe cazuri de melanom nu apar din aceste leziuni.
Melanomul este de obicei o leziune plană. Când începe să se transforme într-o leziune mare pe piele, este, de asemenea, un semn că crește în profunzime. Adâncimea atinsă și grosimea leziunii sunt parametrii care definesc probabilitatea invaziei de țesut adânc și a metastazelor.
Diagnosticul melanomului
Diagnosticul începe la examinarea clinică a leziunii suspectate. Medicii experimentați pot face diagnosticul unor cazuri numai cu examenul fizic. Cu toate acestea, diagnosticul de certitudine se face numai cu biopsia leziunii.
Odată ce biopsia confirmă existența melanomului, următorul pas este să știe dacă leziunea este localizată sau deja sa răspândit în organism. Pentru aceasta, biopsia ganglionilor limfatici in jurul leziunii poate fi necesara pentru semnele de metastaze. Cu cât melanomul este mai profund, cu atât este mai mare riscul unei boli diseminate.
Tratamentul melanomului
Tratamentul depinde de gradul de evoluție al cancerului de piele, totuși, în toate cazurile este indicată îndepărtarea chirurgicală a întregii leziuni. În melanoamele foarte timpurii, îndepărtarea chirurgicală este suficientă pentru vindecare. Dacă leziunea este mai avansată, pot fi necesare chimioterapie și radioterapie.
Unii pacienți pot fi tratați cu imunoterapie, care constă în administrarea medicamentelor care ne întăresc sistemul imunitar, ajutându-l să lupte împotriva celulelor canceroase. Un exemplu de medicament utilizat în imunoterapie este Interleukin-2. Acest tratament are efecte secundare frecvente și nu toți pacienții îl pot tolera.
Bacteriile sunt organisme microscopice formate dintr-o singură celulă (unicelulară). Există bacterii de-a lungul întregii planete, fie în apă, sol, fie în habitate extrem de ostile, cum ar fi deșeurile radioactive, în zone adânci ale crustății pământului sau în pH-ul foarte acid al stomacului nostru. Majoritatea ba

VIDEO: CE ESTE HIPERTENSIUNEA SÂNGULUI?
Vizitați canalul nostru YouTube: https://www.youtube.com/mdsaude Transcriere video Toata lumea a auzit de tensiune arteriala ridicata, dar multi oameni nu stiu exact ce este sau care sunt riscurile de a avea hipertensiune arteriala. Tensiunea arterială ridicată, numită și tensiune arterială crescută, este o afecțiune care afectează mai mult de un miliard de oameni din întreaga lume, potrivit datelor furnizate de Organizația Mondială a Sănătății. Majoritatea pe