MEMBRANOSEA NEFROPATHY - Cauze, simptome și tratament

introducere
Nefropatia membranoasă, denumită și glomerulonefrită membranoasă sau glomerulopatia membranoasă, este o boală de origine renală care provoacă leziuni rinichilor microscopici, ducând la pierderea unor cantități mari de proteine în urină și, adesea, la dezvoltarea sindromului nefrotic. În cazuri mai severe, această nefropatie poate duce la insuficiență renală cronică și la necesitatea hemodializei.
Nefropatia membranară este una dintre cele mai comune forme de boală glomerulară, fiind mai frecventă la bărbații adulți de peste 30 de ani. Există un tratament pentru glomerulopatia membranoasă, dar nu toți pacienții au nevoie de aceasta, deoarece boala progresează benign în aproximativ 70% din cazuri.
În acest articol vom încerca să explicăm nefropatia membranoasă cu o limbă simplă, abordând următoarele puncte:
- Ce este o boală glomerulară.
- Ce este sindromul nefrotic.
- Ce este nefropatia membranoasă?
- Care sunt simptomele tale?
- Care sunt cauzele sale?
- Cum se face diagnosticul.
- Care este tratamentul cel mai indicat.
Ce este o boală glomerulară
Nu există nici o modalitate de a vorbi despre o boală glomerulară fără a explica mai întâi ce este un glomerul. Deci, haideți să începem cu elementele de bază.
Toate organele noastre sunt compuse din unități de bază de funcționare: avem neuronii din creier, hepatocitele din ficat, alveolele din plămân, miocociul cardiac din inimă și așa mai departe. În rinichi, unitatea funcțională de bază este numită nefron.
Fiecare rinichi are aproximativ un milion de nefroni. Aceste unități microscopice sunt responsabile pentru filtrarea sângelui și a unor hormoni produși de rinichi. Fiecare nefron este alcătuit dintr-un glomerul și tubul său renal respectiv. În glomeruli se află membrana bazei, filtrele reale ale rinichilor. Aici se filtrează sângele și substanțele excesive sau inutile sunt direcționate în urină.
Unul dintre principalele semne ale bolii glomerulare este prezența urinei de proteine. În situații normale, aproape că nu pierdem proteinele în urină deoarece sunt prea mari pentru a trece prin porii mici ai membranei de bază. Cu toate acestea, atunci când există o leziune a membranei bazale, așa cum apare în nefropatia membranoasă, proteine care au fost anterior blocate de filtru și care au rămas în sânge sunt acum eliminate în mod necorespunzător în urină. Cea mai simplă analogie de făcut pentru această situație este cu o sită sau o sită.
Explicăm ce este o boală glomerulară în detaliu în următorul articol: CE ESTE UN GLOMERULONEFRIT?
Ce este sindromul nefrotic
Când leziunea membranei bazale a glomerulului este severă, pierderea de proteine în urină - numită proteinurie - poate fi severă. Când clearance-ul proteinei în urină este mai mare de 3500 mg (3, 5 grame) pe zi, spunem că pacientul are proteinurie nefrotică.
Acest nivel ridicat de proteinurie produce, de obicei, urină spumoasă, scăderea nivelului de proteine din sânge, edeme ale întregului corp și colesterol crescut al sângelui, modificări care caracterizează sindromul nefrotic.
Explicăm sindromul nefrotic și toate simptomele acestuia în următorul articol: SINDROMUL NEFRÓTIC - CAUZE, SIMPTOME ȘI TRATAMENT.
Ce este nefropatia membranoasă?
Având în vedere introducerile corespunzătoare la subiectele glomerulopatiei, proteinuriei și sindromului nefrotic, putem începe să discutăm în mod special despre glomerulopatia membranoasă.
Nefropatia membranoasă este o boală de origine glomerulară, caracterizată prin afectarea membranei bazale, cu proteinurie consecutivă, care poate sau nu să atingă nivele nefrotice.
Aproximativ 30% dintre pacienții adulți cu sindrom nefrotic sunt diagnosticați cu nefropatie membranoasă. Boala apare de obicei la adulți de peste 30 de ani și este de două ori mai frecventă la bărbați decât la femei.
Evoluția clinică a acestei glomerulopatii este, de obicei, variabilă, deoarece există cazuri de vindecare spontană la cei care nu răspund la niciun tip de tratament și în cele din urmă își pierd complet funcția rinichilor. În general, istoricul natural (adică ce se întâmplă dacă este lăsat netratat) de glomerulopatie membranoasă poate fi descris după cum urmează:
- Până la 30% dintre pacienți pot avea remisiune totală a proteinuriei spontan în 5 ani.
- 25 până la 40% dintre pacienți pot avea o remisiune parțială spontană a proteinuriei în decurs de 5 ani (proteinuria se îmbunătățește, dar nu dispare complet).
- Apariția bolii renale în stadiu final apare la aproximativ 14% dintre pacienți în primii 5 ani, 35% în 10 ani și 41% în 15 ani.
Prin urmare, nefropatia membranoasă este o afecțiune, de obicei ușoară, agresivă, cu mai mult de jumătate dintre pacienți fără hemodializă în primii 15 ani. Vom vorbi despre semnele care indică o formă mai agresivă a bolii mai târziu în acest articol.
Cauze ale nefropatiei membranoase
Glomerulopatia membranoasă poate fi împărțită în forme primare și secundare. Nefropatia membranoasă primară este una care apare fără a exista o cauză în spatele ei. Pacientul nu are nici o altă boală, prezentând doar această leziune glomerulară. Nefropatia membranară secundară, pe de altă parte, este cauzată în mod obligatoriu de o altă boală, care poate varia de la infecții virale la tumori.
Să începem prin a vorbi despre nefropatia secundară membranoasă, care este cea mai ușoară cale de ao înțelege.
Cauzele nefropatiei secundare membranoase
Aproximativ 75% din cazuri de glomerulopatie membranoasă sunt primare. Doar 25% au o cauză identificabilă în urmă. Cele mai frecvente sunt:
- Lupus eritematos sistemic.
- Hepatita B.
- Hepatita C.
- Rac (în special plămân, colon sau melanom).
- Sifilisul.
- Schistosomiasis.
- Malaria.
- Lepră.
- Medicamente (penicilamină, antiinflamatoare, săruri de aur, probenecid, captopril la doze foarte mari, terapie cu inhibitori ai factorului de necroză tumorală - etanercept, infliximab sau adalimumab).
Este important de observat că doar o mică parte a pacienților cu afecțiunile enumerate mai sus sfârșesc să dezvolte nefropatia membranoasă. Majoritatea pacienților cu hepatită B, hepatită C, cancer sau sifilis, de exemplu, nu dezvoltă niciodată leziuni ale glomerulilor.
În cazurile secundare, controlul bolii subiacente este de obicei suficient pentru tratarea nefropatiei.
Cauze ale nefropatiei primare membranoase
Originea formelor primare este mai puțin clară și mai complexă.
Nefropatia membranoasă primară este o boală de origine imunologică. Tot ceea ce indică faptul că boala apare deoarece sistemul imunitar începe să producă anticorpi împotriva structurilor prezente în membrana de bază, determinând depunerea complexelor imune care provoacă leziuni membranei de filtrare. Nefropatia membranoasă este, prin urmare, o boală de origine autoimună (dacă doriți să înțelegeți mai bine ce este o boală autoimună, citiți: BOLI AUTOIMUNE).
Recent, până la 80% dintre pacienții cu nefropatie primară membranoasă au prezentat anticorpi împotriva receptorilor fosfolipazei A2, o proteină prezentă în membrana bazală glomerulară. Acest anticorp există doar la pacienții cu forma primară a bolii și poate fi deja testat prin teste de sânge. Cu cât titrele de sânge sunt mai mari, cu atât este mai agresivă boala.
Simptomele glomerulopatiei membranoase
Principalele simptome ale nefropatiei membranoase sunt pierderea de proteine în urină. Cu cât proteinuria este mai severă, cu atât este mai intensă semnele și simptomele.
80% dintre pacienți au proteinurie suficient de mare pentru a avea sindromul nefrotic, fiind umflarea membrelor inferioare (care poate evolua în fiecare corp) și un urină foarte spumoasă, semnele care sunt mai ușor de detectat de către pacient. Sângele vizibil în urină (hematuria macroscopică) este rar, dar se poate întâmpla în unele cazuri. Hipertensiunea apare în aproximativ 30% din cazuri.
Dacă pierderea de proteine este foarte mare, de obicei de peste 10 grame pe zi, riscul de complicații devine mai mare, cu infecții, în principal pneumonia, iar evenimentele trombotice fiind cele mai frecvente. Tromboza venoasă profundă, tromboza venoasă renală și tromboembolismul pulmonar sunt mult mai frecvente la acești pacienți decât la populația generală.
Proteinuria ridicată este, de asemenea, legată de riscul de apariție a insuficienței renale cronice de către pacient. Cu cât este mai lungă pierderea de proteine și cu cât este mai lungă, cu atât este mai mare riscul insuficienței renale a pacientului și devine dependent de hemodializă.
Constatări de laborator
În analizele de laborator, principalele constatări sunt: creșterea colesterolului, scăderea nivelului de albumină din sânge și prezența proteinelor în testele de urină. Hematuriria microscopică, adică sângele în urină detectabil numai prin analiza urinei, este prezent în aproximativ 50% din cazuri.
Creatinina crescută în sânge la momentul inițial apare doar la o mică parte din pacienți, dar, când este prezent, indică o boală mai agresivă și un prognostic mai rău.
Semne de prognoză bună
Pacienții cu proteinurie mai mică de 3, 5 grame pe zi și cu funcție renală normală (creatinina sanguină normală) sunt cei care prezintă de obicei o boală mai ușoară, cu un prognostic bun și o șansă mare de îmbunătățire parțială sau totală a bolii chiar și fără tratament.
Semne de prognoză proastă
Proteinuria persistentă de peste 8 grame pe zi și creșterile creatininei la momentul inițial sau în primele câteva luni sunt semne ale unei boli mai agresive. Dacă nu există o îmbunătățire a stării după 6 luni, șansa pacientului de a dezvolta boală renală în stadiul final în primii 5 ani de boală este de 75%.
* Notă: cazuri rare sunt cazuri în care pacientul moare din cauza nefropatiei membranoase. Ceea ce se întâmplă de obicei în cel mai rău caz este rinichii pacientului să nu mai lucreze și este dependent de hemodializă.
Diagnosticul glomerulopatiei membranoase
Nefropatia membranoasă trebuie gândită la toți pacienții adulți cu sindrom nefrotic (la copii, cea mai frecventă cauză fiind, de obicei, o altă boală glomerulară, numită boală minimă de leziuni). Medicul numit pentru a efectua cercetarea și tratamentul este nefrologul.
Din punct de vedere istoric, toți pacienții cu sindrom nefrotic au fost supuși biopsiei renale, deoarece aceasta a fost singura modalitate de a face diagnosticul. Totuși, de la descoperirea anticorpului anti-fosfolipază A2 (anti-PLA2R), diagnosticul formelor primare a devenit mai ușor și mai sigur. În prezent, sângele este luat de la acest receptor înainte de a se gândi la biopsie. Dacă pacientul are o imagine clinică compatibilă, dacă nu sunt suspectate cauze secundare și anti-PLA2R este pozitiv, nu mai este necesar să-l ducem pe pacient la biopsie.
Biopsia renală este rezervată în zilele noastre pentru cazuri cu prezentare atipică, boală foarte agresivă de la început sau când există suspiciuni de cauze secundare.
Tratamentul nefropatiei membranoase
1. Nefropatie membranoasă primară
Ca și în cazul aproape tuturor bolilor autoimune, tratamentul nefropatiei primare membranoase se face cu imunosupresoare, care sunt medicamente puternice cu o rată ridicată de efecte secundare. Cu toate acestea, deoarece până la 70% dintre pacienți prezintă o îmbunătățire parțială sau totală, chiar și fără tratament, nu toți pacienții ajung să fie candidați pentru terapie imunosupresivă. Dacă nefrologul consideră că riscurile tratamentului depășesc riscurile bolii însăși, acest tip de tratament nu este indicat.
De aceea, pacienții cu niveluri persistente scăzute de proteinurie (adică mai puțin de 4 grame pe zi timp de cel puțin 6 luni) sunt considerate a avea un risc scăzut, au un prognostic bun și nu sunt tratați, de obicei, cu imunosupresoare.
Pacienții cu proteinurie cuprinsă între 4 și 8 grame pe zi, care nu prezintă îmbunătățiri după 6 luni de observare, sunt considerați cu risc moderat și sunt, de obicei, tratați cu terapie imunosupresoare.
Pacienții cu mai mult de 8 grame de proteinurie pe zi sau cu creatinină crescută a sângelui sunt considerați a fi la risc crescut și de obicei sunt tratați cu tratament imunosupresiv de la început.
Terapia imunosupresivă pentru glomerulopatia membranoasă
Forma cea mai frecvent utilizată de imunosupresie pentru nefropatia membranoasă este așa-numitul regim ponticelli modificat, care constă în administrarea de corticosteroizi în doze mari și ciclofosfamidă, administrată alternativ lunar timp de 6 luni (corticosteroizi la lunile 1, 3 și 5 și ciclofosfamidă în lunile 2, 4 și 6).
Întrucât unul dintre cele mai frecvente efecte secundare ale ciclofosfamidei este infertilitatea, la pacienții tineri care încă mai doresc să aibă copii, tratamentul se poate face cu ciclosporină.
Terapie non-imunosupresoare pentru glomerulopatia membranoasă
Toți pacienții, fie că au un risc scăzut, mediu sau mare, trebuie tratați cu medicamente care reduc proteinuria. Cele două clase principale de medicamente în acest scop sunt:
- Inhibitori ai inhibitorilor enzimei de conversie a angiotensinei (ACE) (de exemplu, enalapril, lisinopril, ramipril, captopril și perindopril).
- Antagoniștii receptorilor angiotensinei II - ARA2 - (ex: losartan, candesartan, olmesartan, valsartan și telmisartan).
Ambele clase sunt la fel de eficiente, fără studii care să arate superioritatea oricăruia dintre aceste medicamente față de celelalte.
Dacă doriți să aflați mai multe despre ACEI și ARA 2, citiți: Hipertensiune arterială remedii - ACEI și ARA II.
2. Nefropatie secundară membranoasă
La pacienții cu forma secundară a bolii, tratamentul este direcționat spre boala de bază. Adică dacă pacientul are hepatită C și dezvoltă glomerulopatie membranoasă, tratamentul trebuie făcut pentru hepatita C. Dacă are sifilis, ar trebui să trateze sifilisul. Dacă cauza este orice medicament, tratamentul va fi suspendat de medicamente.
În cele mai multe cazuri, nefropatia secundară membranoasă dispare, deoarece boala de bază este controlată.

TRATAMENTUL ȘI EXCEPȚIA SPĂLĂRII ÎN SARCINĂ
Unul dintre cele mai frecvente simptome ale sarcinii este o oboseală intensă și aparent inexplicabilă, care adesea vine cu somn excesiv. Femeia însărcinată, în primele luni de sarcină, este obosită de tot și de nimic, iar patul pare întotdeauna locul unde se simte cel mai bine. Chiar și femeile care, din punct de vedere istoric, întotdeauna dormeau puțin sau erau pline de energie, capabile să acumuleze mai multe sarcini profesionale și sportive, au fost răsturnate de oboseală și de somn în timpul sarcinii. Uneori, nici măcar
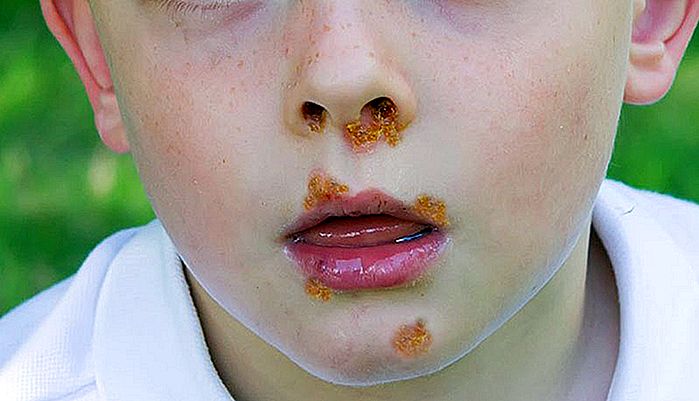
IMPETIGO - Simptome, transmisie și tratament
Impetigo este o infecție bacteriană a pielii care afectează copii cu vârsta cuprinsă între 2 și 5 ani, deși poate apărea și la adulți. Impetigo este o boală contagioasă care apare cel mai frecvent în lunile calde de vară. În acest text vom explica transmiterea, simptomele și tratamentul impetigo-ului. Ce cauzează imp