BACTERIAL ENDOCARDIT - Simptome, cauze și tratament

Endocardita este numele pe care îl acordăm inflamației structurilor interne ale inimii, în special supapele cardiace. Dacă este cauzată de un agent infecțios, numim endocardită infecțioasă; dacă agentul infecțios este o bacterie, cel mai corect nume este endocardita bacteriană.
Endocardita, de obicei, apare atunci când o bacterie care circulă în sânge se află într-una din supapele inimii, înmulțind și formând ceea ce numim vegetație a valvei. Vegetația valvelor este o încurcătură de bacterii, globule albe, globule roșii, fibrine și resturi celulare, care este capabilă să distrugă singură supapa și să împiedice funcționarea normală a inimii.
În acest text vom aborda cauzele, simptomele și tratamentul endocarditei infecțioase.
Severitatea endocarditei bacteriene
Dacă nu este recunoscută și tratată în timp, endocardita infecțioasă distruge de obicei supapa afectată a inimii, conducând pacientul la insuficiență cardiacă severă gravă (citiți: FAILURE HEART - CAUZE ȘI SIMPTOME). Inima nu poate funcționa corect dacă una dintre supapele sale este distrusă.
Cu toate acestea, în plus față de insuficiența cardiacă, care singur poate duce pacientul la moarte, endocardita poate provoca și alte complicații grave, cum ar fi:
- accident vascular cerebral, embolie pulmonară sau ischemie a membrelor : cheagurile de sânge amestecate cu vegetație se pot rupe din vană și se pot deplasa în plămâni, creier sau în orice altă regiune a corpului, provocând tromboză distantă (citiți: EMBOLIA PULMONARĂ și ÎNȚELEGEREA ACE CEREBRAL VASCULAR). Aceste bucăți de vegetație pierdute sunt numite un berbec septic.
- Glomerulonefrita sau infarctul renal : În afară de infarctul renal datorat embolizării vegetației, endocardita infecțioasă poate provoca, de asemenea, glomerulonefrită (vezi: CE ESTE GLOMERULONEFRIT?), Care poate progresa cu insuficiență renală acută și necesitatea hemodializei (a se citi: INSUFICIENȚA ACUTĂ RENALĂ).
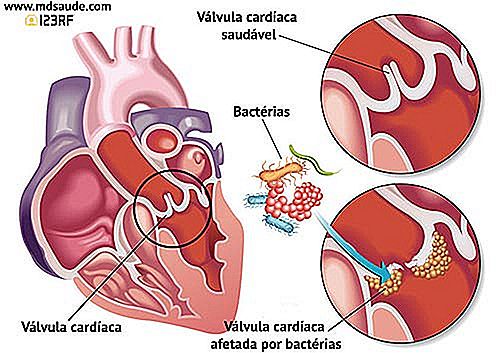
Prin urmare, a fost observată deja severitatea potențială a endocarditei. Nu este surprinzător faptul că această infecție are o rată a mortalității aproape de 30% (aproape unul din trei pacienți cu infecție cu valve cardiace se dezvoltă până la moarte).
Endocardita infecțioasă provocată de bacteria Staphylococcus aureus este mai severă și mai acută, în timp ce endocardita cauzată de familia bacteriilor Streptococcus și Enterococcus este mai subacută (o imagine mai desenată) și are o rată mai scăzută a mortalității.
Cum apare endocardita?
Sângele nostru este de obicei steril, adică nu conține germeni circulanți. Când bacteriile ajung în sânge, spunem că pacientul are o bacteriemie.
Bacteremia este un eveniment esențial pentru debutul endocarditei. Acesta este unul dintre motivele pentru care tratamentul infecțiilor, indiferent dacă acestea sunt dentare, piele sau orice altă parte a corpului, nu ar trebui amânată. Cu cât există o infecție mai lungă, cu atât este mai mare riscul ca acești microbi să ajungă în sânge. Odată ajuns în sânge, bacteriile se pot deplasa în orice punct al corpului, inclusiv supapele inimii.
Bacteriemia este un factor necesar pentru apariția endocarditei. Dar nu orice bacterie care circulă în sânge se află în inimă. Alți factori contribuie la riscul de aderare a agenților infecțioși la supapele cardiace. Acestea sunt:
(a) Administrarea intravenoasă a medicamentului
În spitale, administrarea intravenoasă (IV) a substanțelor se face în conformitate cu standarde stricte de igienă, tocmai pentru a preveni eliberarea directă a bacteriilor în sânge.
Asemenea îngrijiri apar rareori la utilizatorii de droguri intravenoase, cum ar fi cocaina și heroina. Pe lângă igiena slabă la momentul administrării, aceste substanțe nu sunt sterile. Rezultatul final este administrarea unor cantități mari de bacterii direct în sânge. Cu cât este mai mare numărul de bacterii care circulă, cu atât riscul de endocardită este mai mare.
De obicei, endocardita la utilizatorii de droguri iv este cauzată de bacteria Staphylococcus aureus .
b) Boala anterioară a valvei
Pacienții cu leziuni ale valvei cardiace, fie dobândite, fie congenitale (de la naștere), sunt de asemenea un grup cu risc crescut.
În general, pacienții cu leziuni ale valvei cardiace cauzate de febra reumatică anterioară sunt cei cu cel mai mare risc (vezi: FEVERE REMETICE | SIMPTOME ȘI TRATAMENT). Cu toate acestea, alte modificări valvulare, cum ar fi stenoza aortică sau mitrală, defecte congenitale cum ar fi tetralogia Fallot, coarctarea aortei sau defectele din septul ventricular sunt, de asemenea, factori de risc importanți.
Chiar și prolapsul valvei mitrale, dacă este însoțit de insuficiență mitrală, poate fi un factor de risc pentru endocardită (citiți: PROLAPSA VALVE MITRAL).
c) Robinetele artificiale cardiace
Fiecare pacient cu o supapă de inimă artificială prezintă un risc mai mare de a dezvolta endocardită. Bacteriile au o capacitate mai mare de a adera la produsele artificiale decât la supapele native. Riscul este considerabil mai mare în primul an după înlocuirea supapei.
d) Endocardita Libman-Sacks
Endocardita Libman-Sacks este un tip rar de endocardită, de origine neinfecțioasă, care nu este cauzată de germeni, care apare la pacienții cu boală numită lupus eritematos sistemic (vezi: eritematoza lupusului, simptome și tratament) .
Simptomele endocarditei bacteriene
Imaginea clinică a endocarditei bacteriene este foarte variabilă, iar pacientul poate prezenta de la sepsis sever și insuficiență cardiacă acută la cazuri mai severe de febră de origine obscură, ca în cazurile de endocardită subacută.
Cele mai frecvente simptome ale endocarditei sunt febra și frisoanele. În cazul endocarditei subacute, alte simptome nespecifice sunt frecvente, cum ar fi scurtarea respirației, oboseala, pierderea apetitului, dureri corporale, transpirații nocturne etc.
În cazurile severe de endocardită acută, febra și frisoanele sunt intense și pacientul a evoluat rapid cu semne de insuficiență cardiacă, cu dificultăți de respirație severe, incapacitatea de a se întinde și edemul picioarelor.
Istoricul clinic, care ne ajută să identificăm factorii de risc, asociate cu o imagine a febrei fără cauză aparentă, frisoane, declin general, murmur cardiac (citiți: SOPRO ÎN CARTE, Cauze, simptome și tratament) și semne de embolizare periferică, sugerează de obicei diagnosticul de endocardită.
Diagnosticul endocarditei bacteriene
Diagnosticul este de obicei confirmat de o ecocardiogramă, care este o examinare capabilă să identifice prezența vegetației în una din supapele inimii. Ecocardiograma obișnuită, numită transtoracic, poate fi utilizată inițial, dar nu este o metodă mai bună pentru diagnosticarea endocarditei. Unele vegetații minore pot trece neobservate în această formă. Cel mai indicat examen este ecocardiografia transesofagiană, care se face pe cale endoscopică. Acesta este modul de ecocardiografie care prezintă cele mai bune imagini ale supapelor de inimă.
Tipul de bacterii care provoacă endocardita este diagnosticat prin cultura sângelui, care este un test de sânge care identifică prezența bacteriilor care circulă în sânge.
Tratamentul endocarditei
Tratamentul endocarditei se face obligatoriu cu antibiotice intravenoase, care trebuie administrate timp de cel puțin patru săptămâni. Alegerea antibioticelor adecvate depinde de tipul de bacterii care se găsește în supape.
În cazuri mai severe, când supapa de inimă este distrusă prin infecție, intervenția chirurgicală de înlocuire a valvei este necesară, cu implantarea unei valve artificiale.
Profilaxia endocarditei
La persoanele cu risc crescut de apariție a endocarditei, așa cum sa explicat mai sus, utilizarea profilactică a antibioticelor este indicată înainte de procedurile care pot predispune la bacteriemie.
În general, o singură doză de 2 g amoxicilină sau 500 mg azitromicină este indicată cu o oră înainte de procedurile dentare sau respiratorii.
Conform celei mai recente orientări a American Heart Association, actualizată în 2007, numai următorii pacienți trebuie să facă profilaxia:
- Purtători de supape artificiale.
- Pacienți cu antecedente de endocardită anterioară.
- Boala supapelor la pacienții cu transplant cardiac.
- Pacienți cu boli cardiace congenitale.
Nu toți factorii de risc sunt suficient de severi pentru a indica profilaxia. Prolapsul valvei mitrale, chiar și cu semne de regurgitare și leziuni simple ale valvelor, cum ar fi stenozele și regurgitarea, de exemplu, nu sunt indicații pentru utilizarea profilactică a antibioticelor.
Care sunt procedurile de risc?
- Proceduri dentare cu manipularea gingiei, a mucoasei orale sau a regiunii periapice a dinților.
- Proceduri respiratorii care implică incizie sau biopsie, cum ar fi bronhoscopia cu biopsie, îndepărtarea amigdalelor sau adenoidelor.
Procedurile gastrice și urinare, cum ar fi endoscopia, colonoscopia, plasarea cu cateter dublu J, biopsia sau intervenția chirurgicală de prostată nu sunt proceduri riscante pentru endocardită.
Sexul anal este un factor de risc pentru endocardită?
Nu, sexul anal nu provoacă endocardită. Acesta este doar unul dintre multele mituri difuzate pe internet. Nu există nici un studiu științific care să demonstreze nicio legătură directă între orice tip de sex și endocardită.
În zona de comentarii a acestui text, vă ofer o explicație suplimentară pentru unii cititori care au pus la îndoială această relație.

TERMOGENICĂ - Riscuri și efecte secundare
Așa-numitele suplimente termogenice sunt produse care au devenit foarte populare în ultimii ani, deoarece promite pierderea în greutate și performanțele fizice mai bune. Termogeniile sunt substanțe care acționează prin creșterea temperaturii corpului prin stimularea sistemului cardiovascular, respirator și a sistemului nervos central. Rezultat

PALPITĂRI, TACHICARDE ȘI ARHETIME CARDIAC
Palpitația este numele dat percepției bătăilor inimii, de obicei cu disconfort și senzație că aceste bătăi sunt neregulate. Inima noastră, atunci când suntem în repaus, efectuează între 60 și 100 de bătăi pe minut. Astfel, în medie, 4.800 de bătăi pe oră și 115.200 de bătăi pe zi. Cu excepția cazului în



