MIOCARDITE - Simptome, cauze și tratament

Myocardita este numele dat inflamatiei muschilor inimii, numit miocard. Există zeci de cauze ale miocarditei, inclusiv infecții cu virusuri, bacterii, protozoare sau ciuperci, medicamente, boli autoimune, consumul excesiv de alcool, consumul de cocaină etc.
Principalele consecințe ale miocarditei sunt insuficiența pompei cardiace, adică reducerea capacității inimii de a pompa sânge și apariția aritmiilor cardiace.
În acest articol vom aborda cauzele principale, simptomele și tratamentul miocarditei la adulți și copii, cu accent pe miocardita virală, care este cea mai frecventă cauză.
Alte forme de inflamație / infectare a inimii sunt endocardita și pericardita, subiectele discutate în articole specifice, care pot fi accesate în legăturile de mai jos:
- INFECȚIONAL ENDOCARDIT
- ACUTE PERICARDIT - Simptome și tratament
Ce este miocardita?
Peretele inimii este împărțit în 3 straturi. Cel mai intim strat, care este direct în contact cu sângele din cavitatea cardiacă, se numește endocard. Stratul exterior, care înconjoară partea exterioară a inimii, se numește pericard. Între aceste două straturi subțiri se află un strat gros de mușchi, responsabil pentru contracția inimii și pomparea sângelui, numită miocard.
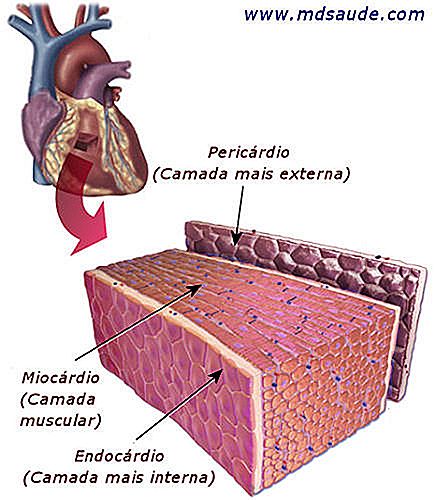
După cum sa menționat mai sus, oricare dintre aceste straturi poate deveni inflamat, provocând imagini de endocardită, miocardită sau pericardită. Când pericardul și miocardul sunt inflamate împreună, numim miopericardită.
Myocardita este, de obicei, provocată de un virus și poate avea un curs clinic foarte variabil, variind de la condiții ușoare, practic fără simptome, până la afecțiuni catastrofale, cu insuficiență cardiacă acută și incapacitatea inimii de a pompa sânge.
Cauzele miocarditei
Există zeci de cauze ale miocarditei, dar infecțiile virale sunt cele mai frecvente. Miocardita virală este adesea responsabilă pentru miocardita bruscă care apare la copiii sau adulții sănătoși.
Cel puțin 20 de virusi diferiți au fost identificați ca potențiale cauze ale miocarditei virale, dintre care putem menționa:
- virusul Coxsackie B - cauzează boli cum ar fi herpangina, gastroenterită și sindromul mână-picior-gură (Citiți: SINDROMUL HAND-FOOT - virusul Coxsackie).
- Adenovirus (provoacă gastroenterită rece și gastroenterită virală) (citiți: DIFERENȚELE ÎNTRE COOL ȘI FLU).
- virusul gripal (virusul gripal) (citiți: FLU, simptome, tratamente și vaccin).
- Cytomegalovirus (vezi: CITOMEGALOVIRUS IN PREGNANȚĂ).
- Virusul poliomielitei.
- virusul Epstein-Barr (virusul mononucleozei) (citiți: MONONUCLEOZĂ INFECȚIONALĂ).
- HIV (citiți: SIMPTOME HIV).
- virusul hepatitei C (citiți: HEPATITIS C).
- virusul hepatitei B (citiți: HEPATITIS B).
- Virusul oreionului (citiți: CAXUMBA).
- virusul rubeolei (citiți: RUBELLA).
- Virusul rujeolic (citit: SARAMPO).
- virusul varicel (varicelă) (citiți: VARICELA | CATAPORA).
- Virusul febrei galbene (citiți: FEVER galben).
- virusul dengue (citiți: DENGUE).
Myocardita virală apare de obicei în timpul sau la scurt timp după o infecție virală, care poate fi la fel de simplă ca o răceală. În general, mai puțin de 1% din infecțiile virale au ajuns la inimă, dar în infecțiile cu virusul Coxsackie B, incidența miocarditei poate ajunge la 5%.
În ultimii ani, incidența miocarditei virale a scăzut, probabil pentru că mulți dintre virusurile enumerate mai sus pot fi prevenite de vaccinurile care fac parte din programul național de vaccinare (citiți: CALENDARUL DE VACCINARE).
Alte cauze ale miocarditei
Deși miocardita virală este principala cauză a miocarditei, aceasta nu este singura. Există zeci de alte cauze ale miocarditei, cum ar fi:
- boala Chagas (citiți: CHAGAS BOLI).
- Tuberculoza (citește: TUBERCULOZA).
- Infecția cu bacterii, cum ar fi Streptococcus, Staphylococcus, Salmonella, Mycoplasma, Meningococcus, Gonococcus, pneumococcus și Chlamydia (citiți: BOLI BACTERIALE).
- Leptospiroză (citită: LEPTOSPIROSIS).
- Sifilis (citiți: SYPHILIS).
- Candidoza (vezi: Candida albicans).
- Strongyloidaza (vezi: STRONGYLIDYASE (Strongyloides stercoralis).
- Toxoplasmoza (a se citi: TOXOPLASMOZA)
- Amebiasis (vezi: AMEBA (Entamoeba histolytica)).
- Utilizarea cronică a alcoolului (a se citi: Efectele alcoolului).
- Utilizarea cocainei (citiți: COCAINE ȘI CRACK).
- Stinging de albine și viespi (citiți: STING BEES și WASPS).
- Boala celiacă (citiți: BOLI CELIAC).
- boli autoimune (citiți: AUTOIMUNE DISEASE).
- febra reumatismală (citiți: febră reumatismală, simptome și tratament).
- Sarcoidoza.
Simptomele miocarditei
După cum sa menționat mai sus, miocardita este, de obicei, ușoară, cu puține sau fără simptome. Uneori, pacientul confunde simptomele unei miocardite ușoare cu cele ale virusului care o provoacă.
Problema majoră este atunci când implicarea mușchiului cardiac cauzează disfuncția inimii, ducând la o afecțiune numită insuficiență cardiacă (citiți: FAILURE HEART).
La pacienții care dezvoltă simptome, cele mai frecvente sunt oboseala - care, în cazuri mai severe, pot să apară chiar și în cazul activităților cu intensitate scăzută, cum ar fi mersul pe jos, scăldatul, schimbarea hainei sau pieptenele, umflarea picioarelor, aritmii cardiace (citiți: PALPITĂȚII, TACHICARDIA ȘI ARHETIMILE CARDIAC).
În unele cazuri, miocardita este fulminantă, provocând o imagine bruscă și severă a insuficienței cardiace, ceea ce duce la o stare rapidă de șoc circulator. Dacă îngrijirea medicală nu este rapidă, pacientul evoluează până la moarte. Se estimează că până la 20% din decesele subite la pacienții cu vârsta sub 40 de ani sunt cauzate de miocardită. Moartea poate apărea din cauza unui șoc cardiogen sau debutul unei aritmii maligne declanșate de inflamația miocardică.
Deși miocardita fulminantă este o formă catastrofică de insuficiență cardiacă, dacă pacientul este tratat în timp și poate supraviețui fazei critice, pe termen lung prognosticul este bun, deoarece majoritatea se recuperează complet și menține o inimă funcțională.
Myocardita poate prezenta, de asemenea, mai puțin luxuriant, cu un debut mai lent, dar progresiv, al insuficienței cardiace. Simptomele de oboseală, edem și dificultăți de respirație se dezvoltă pe parcursul zilelor.
Istoria tipică pentru a se gândi la miocardită este un pacient relativ tânăr, uneori un atlet fără boală cardiacă anterioară sau cu factori de risc care dezvoltă o imagine inexplicabilă a insuficienței cardiace la aproximativ 1 sau 2 săptămâni după o boală virală.
În formele subacute de miocardită, pacientul poate progresa spre cardiomiopatie dilatativă, care este o formă ireversibilă de dilatare a inimii. Spre deosebire de forma fulminantă, forma subacută nu poate duce rapid la moarte, dar riscul de afectare permanentă a inimii este mai mare. În formele subacute există, de asemenea, un risc de aritmii cardiace, iar moartea subită este, de asemenea, unul dintre posibilele rezultate.
Diagnosticul miocarditei
Miocardita trebuie suspectată la toți pacienții cu semne și simptome de insuficiență cardiacă inexplicabilă. De obicei, insuficiența cardiacă este o progresie lentă, înrăutățită de-a lungul anilor, care apare la vârstnici, de obicei cu hipertensiune arterială și boală coronariană. O insuficiență cardiacă care apare rapid la pacienții fără factori de risc ar trebui să fie întotdeauna un semn de avertizare pentru miocardită.
De asemenea, ar trebui să se suspecteze miocardita la pacienții tineri, fără factori de risc pentru boala coronariană, care prezintă niveluri crescute de troponină (o enzimă care indică leziuni cardiace) și modificări ale electrocardiogramei (citiți: ÎNȚINEȚI ELECTROCARDIOGRAMUL). În mod similar, aritmiile cardiace care apar la pacienții anterior sănătoși pot fi, de asemenea, un semn de inflamație a mușchiului cardiac.
Ecocardiograma este testul utilizat pentru a diagnostica insuficiența cardiacă, dar nu este capabil să confirme cu certitudine originea problemei. Rezonanța magnetică a inimii este o examinare mai sensibilă, fiind capabilă să identifice prezența inflamației miocardului.
În ciuda tuturor indicațiilor pe care examenele complementare le pot oferi, în multe cazuri certitudinea diagnosticului este obținută doar printr-o biopsie a miocardului. Această procedură, cu toate acestea, nu este efectuată în mod obișnuit în cazurile mai puțin severe, deoarece este o procedură invazivă efectuată prin cateterizare cardiacă.
Tratamentul miocarditei
Tratamentul miocarditei depinde de cauză și severitate. Cazurile moi nu necesită tratament specific și de obicei se vindecă spontan în timp.
La pacienții cu simptome, tratamentul pentru insuficiența cardiacă a miocarditei este similar cu cel recomandat pentru insuficiența cardiacă clasică, cauzată de hipertensiune arterială de lungă durată sau boală cardiacă ischemică. Restricția de sare dietetică, diureticele, beta-blocantele și inhibitorii ECA (inhibitori ai ECA) sunt baza tratamentului.
În miocardita indusă de virus, pot fi utilizate medicamente antivirale, cum ar fi interferonul beta, dar ele sunt eficiente doar dacă sunt începute mai devreme.
În cazurile de miocardită fulminantă, pacientul trebuie să fie admis la unitățile de terapie intensivă pentru a primi tot suportul hemodinamic și respirator pe care îl necesită insuficiența cardiacă cardiacă acută.
În general, inima se recuperează complet în timp, dar unele cazuri pot progresa până la dilatarea permanentă a camerelor cardiace. În aceste cazuri, dacă insuficiența cardiacă nu poate fi controlată în mod adecvat cu medicamente, transplantul cardiac devine singura opțiune de tratament

MONONUCLEOZĂ - Simptome, cauze și tratament
Mononucleoza infecțioasă, cunoscută și sub numele de boala sărutată, este o boală contagioasă cauzată de un virus din familia herpes numit virusul Epstein-Barr (EBV), transmis prin saliva. Mononucleoza este mai frecventă la adolescenți și adulți tineri și se caracterizează prin simptome de febră, durere în gât și ganglioni limfatici extinse. În acest text vom

CRYPTOQUIDIA - ce este, simptomele și tratamentul
Cryptorchidismul sau criptorchia apare atunci când unul sau ambii testicule nu se găsesc în scrot la momentul nașterii copilului. Cele mai multe cazuri de criptorchidism apar prin intermediul unui testicul care nu a migrat de la abdomen la sacul scrotal în timpul fazei de formare a fătului, dar există și cazuri în care testicul pur și simplu nu există, un fenomen numit ageneză testiculară. Deși crypto