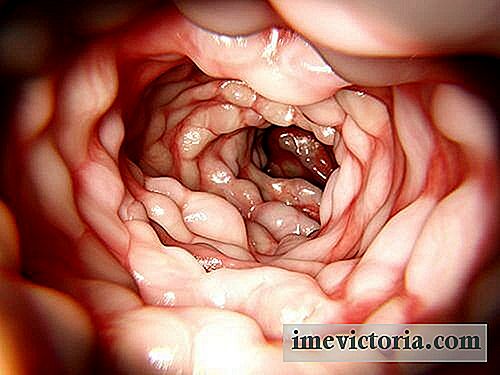
COLITE PSEUDOMEMBRANOSA - Clostridium difficile Diaree
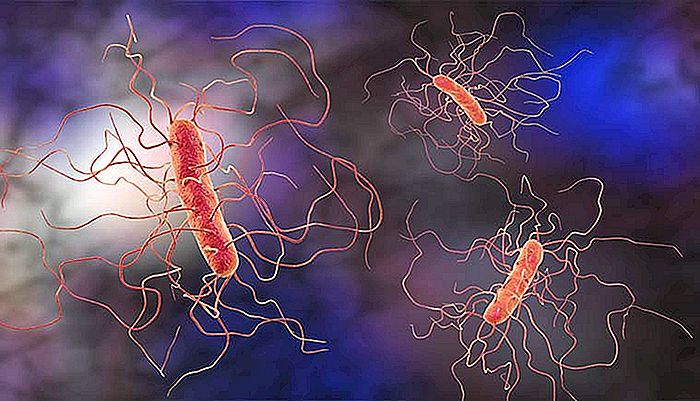

Sistemul digestiv uman găzduiește mai mult de 1000 de specii de microorganisme. Flora noastră naturală gastrointestinală este inofensivă și adesea benefică în condiții normale, deoarece ajută digestia alimentelor și împiedică proliferarea bacteriilor virulente din afară.
Cu toate acestea, atunci când echilibrul dintre aceste mii de microorganisme naturale este rupt, există riscul creșterii necontrolate a microbilor patogeni capabili să provoace infecții intestinale.
Unul dintre germenii cu cel mai mare potențial de a provoca infecții, în cazul proliferării peste-normale, este bacteria Clostridium difficile, un organism capabil să provoace imagini de colită intensă (inflamația peretelui colonului) și diaree.
În acest articol vom vorbi despre infecția cu bacteria Clostridium difficile și colita pseudomembranoasă, o formă gravă a infecției intestinale.
Dacă doriți să citiți despre alte cauze ale diareei infecțioase, vizitați linkurile de mai jos:
- VOMITING ȘI DIARRHEA Gastroenterită virală.
- DIARRHEA | Cauze și tratament.
- EXAMINAREA PARAZITOLOGICĂ A ZBORELOR Cercetarea viermilor.
Ce este Clostridium difficile
Clostridium difficile este o bacterie producătoare de toxine, care este prezentă la aproximativ 3% dintre adulții sănătoși și la până la 20% dintre pacienții spitalizați, în special cei cu antibiotice. În cazul persoanelor în vârstă din instituțiile de îngrijire pe termen lung, rata de contaminare este de 50%.
Clostridium difficile este, de obicei, inofensiv la persoanele sănătoase, deoarece proliferarea sa este controlată de sute de alte specii de bacterii, ciuperci și protozoare care trăiesc în tractul nostru intestinal. Cu toate acestea, la persoanele care fac utilizarea repetată sau prelungită a antibioticelor, flora intestinală naturală poate suferi o modificare gravă, favorizând proliferarea tulpinilor cauzatoare de boală.
Clostridium difficile nu este o bacterie care atacă direct colonul. Problema ei constă în faptul că ea este un producător de toxine iritante pentru peretele intestinal. Când bacteriile se pot multiplica sălbatic, se produc multe toxine, ceea ce duce la colită (inflamația colonului) și diareea profundă.
Pacienții cu bacteria C. difficile o elimină în fecale ca spori, care pot contamina mediul (haine, obiecte, lenjerie de pat, prosoape ...) și oamenii din jurul lor. Pentru persoanele sănătoase, cum ar fi membrii familiei, această contaminare nu este foarte relevantă deoarece sistemul imunitar și flora intestinală sunt capabili să controleze infecția. Cu toate acestea, într-un mediu spitalicesc în care există mulți vârstnici debilitați și persoane cu sisteme imune compromise, acest lucru poate genera focare de colită la mai mulți pacienți internați în spital. Prin urmare, orice pacient identificat ca având Clostridium difficile trebuie plasat în izolare de contact până când bacteria este eradicată.
Simptomele colitei Clostridium difficile
Infecția cu C. difficile poate provoca 4 prezentări clinice diferite:
1 - purtător asimptomatic : pacienții spitalizați suferă frecvent modificări ale florei intestinale și pot deveni purtători ai bacteriei Clostridium difficile . Transportatorii asimptomatici sunt numiți cei care au bacteria, îl elimină în fecale, pot contamina mediul și alți pacienți, dar nu prezintă nici un simptom. Acești pacienți sunt, de obicei, oameni cu un sistem imunitar puternic, care se vindecă săptămâni după ce s-au întors acasă.
Diareea cu diaree Clostridium difficile : la pacienții care dezvoltă simptome, diareea este cea mai frecventă manifestare clinică. Colita cauzată de C. difficile provoacă, de obicei, diaree apoasă, care poate determina pacientul să aibă mai multe mișcări intestinale pe zi. Crampele abdominale, febra scăzută și leucocitoza (număr crescut de leucocite în sânge) sunt alte manifestări comune. Febră peste 38, 5 ° C este un semn de seriozitate.
C. colită cu dificultate este, de obicei, legată de administrarea recentă de antibiotice. Tabelul poate începe chiar și în timpul tratamentului sau până la 5 până la 10 zile după terminarea antibioticelor. În cazuri rare, colita Clostridium difficile poate apărea la numai câteva săptămâni după terminarea tratamentului.
Antibioticele cele mai frecvent implicate în proliferarea C. difficile sunt fluorochinolonele (de exemplu ciprofloxacina, levofloxacina și norfloxacina), clindamicina, cefalosporinele și penicilinele. Cu toate acestea, practic toate antibioticele, inclusiv metronidazolul și vancomicina, care sunt utilizate în mod obișnuit în tratamentul cu Clostridium difficile, pot facilita debutul acestei colite.
3 - Colită pseudomembranoasă : este o imagine a colitei puțin mai gravă decât cea precedentă, cu diaree care poate ajunge la 15 evacuări zilnice, dureri abdominale mai intense și prezență de sânge și puroi în fecale. Principala sa caracteristică este prezența unei pseudomembrane în jurul peretelui colonului, o descoperire identificată de obicei prin colonoscopie (a se citi: EXPERIMENTUL COLONOSCOPIEI).
4. Colită fulminantă : o formă mai gravă și, din fericire, mai rară este colita fulminantă, o imagine a inflamației intense, cu dilatarea colonului și un mare risc de perforare a acesteia.
Factori de risc pentru infecția cu Clostridium difficile
Utilizarea recenta a antibioticelor este cel mai important factor de risc pentru multiplicarea C. difficile . Cu cât este mai mare spectrul de acțiune, cu atât este mai mare capacitatea antibioticului de a viza diferite tipuri de bacterii și cu cât este mai mare timpul de tratament, cu atât este mai mare riscul colitei C. difficile . Pacienții vârstnici, spitalizați sau instituționalizați prezintă, de asemenea, un risc ridicat de infecție cu această bacterie. Utilizarea cronică a medicamentelor care suprimă aciditatea gastrică, cum ar fi omeprazolul, pantoprazolul și altele asemenea, pare să crească și riscul de contaminare bacteriană.
Este important de menționat că există și alte cauze ale diareei antibiotice care nu au legătură cu C. difficile. De fapt, majoritatea persoanelor tinere și non-spitalizate care dezvoltă diaree după administrarea unui antibiotic dat nu au colită Clostridium difficile .
Diagnosticarea colitei Clostridium difficile
Diagnosticul colitei C. difficile trebuie investigat la toți pacienții spitalizați sau care au fost recent eliberați din spital, care dezvoltă diaree severă. Utilizarea recentă a antibioticelor este un sfat important. Pacienții non-spitalizați care au luat recent antibiotice multiple pot, de asemenea, să dezvolte infecția.
Diagnosticul se face de obicei prin cercetarea toxinelor C. difficile în fecale. Prezența toxinelor la un pacient cu diaree persistentă este suficientă pentru diagnosticare.
În cazurile în care testul de toxine C. difficile este negativ, dar suspiciunea clinică este foarte ridicată, se poate efectua o colonoscopie pentru a investiga prezența pseudomembranelor, o descoperire tipică în colita pseudomembranoasă.
Tratamentul colitei Clostridium difficile
În mod ironic, tratamentul infecției cu Clostridium difficile se face cu antibiotice. Pentru cazuri ușoare până la moderate, metronidazolul este antibioticul ales. În cele mai severe cazuri, vancomicina orală ar trebui să fie alegerea.
În cazurile de colită fulminantă, cu ruptură iminentă sau deja stabilită a colonului, tratamentul trebuie să fie chirurgical, cu rezecția regiunii afectate.
La pacienții cu infecție recidivantă cu C. difficile, în ciuda tratamentului adecvat cu metronidazol sau vancomicină, pot fi încercate unele alternative. Transplantul fecal (transplant de ficat microbiota) este o tehnică nouă care constă în administrarea fecalelor de la un donator direct la tractul gastrointestinal al pacientului prin colonoscopie sau prin tractul gastro-intestinal. Scopul acestui tratament este de a restabili flora intestinală naturală, împiedicându-l să se înmulțească din nou cu C. difficile .
În urma aceluiași raționament, o altă opțiune este administrarea de probiotice, care este un medicament care conține bacterii în cazul ciupercilor naturale ale florei intestinale. Deși este mai simplu, probioticele au rezultate inferioare transplantului scaunului, în special în cazurile de colită moderată până la severă.

30 ÎNTREBĂRI DESPRE MENSTRUARE
Menstruația este un eveniment care apare ciclic la femeile în vârstă fertilă. Prezența sa este extrem de frapantă pentru femeie, nu numai din cauza posibilului disconfort pe care îl provoacă, ci și datorită faptului că prima și ultima menstruație servesc drept marcă divizoare între fazele vieții unei femei. În plus, menstr
EVRA - ADEZIV ANTICONCEPȚIONAL
Patchul contraceptiv este o formă de contracepție hormonală similară cu cea a contraceptivei, dar este mai convenabilă pentru că se face prin plasturi transdermici care trebuie aplicați pe piele doar o dată pe săptămână. Mecanismul de acțiune al plasturelui este același cu cel al pilulei, cu avantajul că nu este necesar să se ia tablete zilnic. În acest artic