PAPUAICOLAU EXPERT - ASCUS, LSIL, NIC1, NIC 2 și NIC 3

introducere
Obiectivul principal al frotiului Papanicolau este de a detecta modificările premaligne timpurii ale mucoasei cervicale, cauzate de obicei de virusul HPV, astfel încât ginecologul să poată interveni în timp, prevenind apariția unui cancer invaziv. Când este detectată în stadiile incipiente, cancerul de col uterin este complet curabil.
Papanicolau este un examen de screening, adică nu diagnostică cancerul de col uterin. Cine face diagnosticul de cancer este biopsia colului uterin. Rolul frotiului Papanicolau este de a spune care sunt femeile care au un risc mai mare de a avea leziuni premaligne și, prin urmare, trebuie să se supună biopsiei și tratamentului.
În acest articol vom face o revizuire aprofundată a frotiului Papanicolau, explicând cum, în cine și când trebuie făcut. De asemenea, vom explica, în limbaj simplu, câțiva termeni care apar de obicei în rezultatele frotiului Papanicolau, cum ar fi: ASCUS (ASC-US), ASC-H, LSIL, HSIL, NIC 1, NIC 2, NIC 3 ...
Am vorbit în mod special despre relația virusului HPV cu cancerul de col uterin în două articole separate: HPV VACCINE (HPV-16 și HPV-18) și HPV VIRUS-UTERINE CANCER COLUMN.
Anatomia colului uterin
Nu există nici o modalitate de a înțelege frotiul Papanicolau fără a ști cel puțin elementele de bază ale anatomiei colului uterin. Citiți cu atenție explicațiile de mai jos, deoarece aceste informații vor fi esențiale atunci când vorbiți despre rezultatele frotiului Papanicolau. Dacă știți ce termeni cum ar fi JEC, epiteliul scuamos, mataplasia și zona de transformare înseamnă, va fi foarte ușor să înțelegeți rezultatele. Utilizați ilustrațiile de mai jos pentru a face textul mai ușor de înțeles. 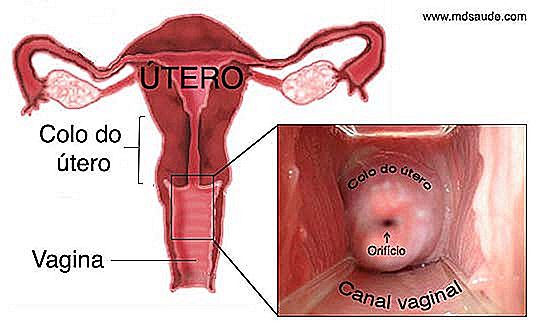 Imaginați-vă o pere cu susul în jos. Aceasta este, mai mult sau mai puțin, apariția uterului. Cervixul, numit și colul uterin, este partea inferioară și mai îngustă a uterului. Cervixul este un canal mic, cilindric, de 2 până la 3 cm în diametru care leagă vaginul de corpul uterului. La capătul colului uterului există un orificiu, numit ostium uterin, care este locul în care apare menstruația și intra sperma.
Imaginați-vă o pere cu susul în jos. Aceasta este, mai mult sau mai puțin, apariția uterului. Cervixul, numit și colul uterin, este partea inferioară și mai îngustă a uterului. Cervixul este un canal mic, cilindric, de 2 până la 3 cm în diametru care leagă vaginul de corpul uterului. La capătul colului uterului există un orificiu, numit ostium uterin, care este locul în care apare menstruația și intra sperma.
Regiunea cervicală este mult mai susceptibilă la apariția tumorilor maligne decât restul uterului deoarece este în contact direct cu canalul vaginal și, prin urmare, este mai expusă la pH acid al vaginului, infecții, traume, etc.
De fapt, nu este întregul cervix care este susceptibil la apariția cancerului, ci mai degrabă regiunea din jurul ostiului uterin, așa cum vom explica mai jos. Această parte este importantă, citiți cu atenție. Termenii îndrăzneți vor fi importanți mai târziu.
Țesutul care liniile colului uterin nu este total omogen:
1 - Canalul interior al colului uterin, numit endocervix, este acoperit de un epiteliu simplu, coloană, un singur strat de celule, care conține câteva glande responsabile de secreția mucusului cervical. Acest țesut este denumit în mod obișnuit un epiteliu colier sau epiteliu glandular .
2- Partea exterioară a cervixului uterin, care este în contact cu canalul vaginal, se numește ectocervix și este acoperită de un epiteliu scuamos, similar cu cel al vaginului.
Epiteliul colier al părții interioare a colului uterin (endocervix) este mult mai fragil decât țesutul scuamos al ectocervixului, care trebuie să fie mai rezistent, deoarece este în contact direct cu canalul vaginal.
Până la pubertate, granița dintre epiteliul coloidal și epiteliul scuamos se află chiar la intrarea în ostium, exact unde se termină endocervia și începe ectocervixul. Punctul care împarte ambele țesuturi se numește JEC (joncțiune squamo-coloană) . După pubertate, se schimbă anatomia colului uterin. O parte din endocervix exudă, împingând JEC din ostiumul uterin.
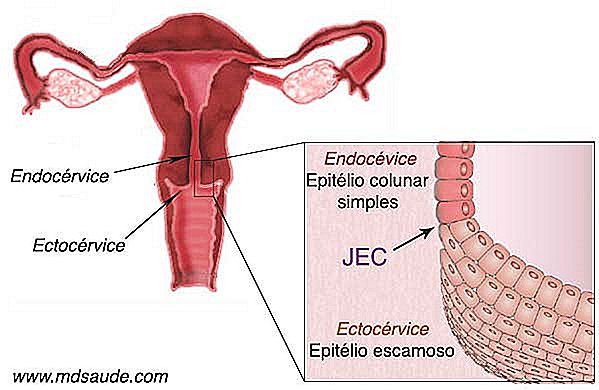
Aceste modificări anatomice determină o parte din țesutul coloidal fragil, care a fost anterior protejat în interiorul endocervixului, să fie expus în mediul ostil al cavității vaginale. Ca formă de apărare, țesutul coloidal trece printr-o schimbare numită metaplazie scuamoasă, care constă în transformarea epiteliului coloidal în epiteliu scuamos. Întreaga regiune exterioară care suferă metaplazie se numește zonă de transformare.
Metaplasia în sine nu este considerată o leziune malignă sau premalignantă, este doar un proces fiziologic de apărare a mucoasei. Prin urmare, prezența metaplaziei scuamoase este perfect normală în frotiul Papanicolau.
Zona de transformare, adică situsul care a suferit metaplazie scuamoasă, are o mare importanță în realizarea Papanicolau, deoarece este locul unde virusul HPV se fixează de obicei, devenind astfel o zonă extrem de susceptibilă de apariția tumorilor maligne. De aceea, deoarece testul Papanicolau este un test de screening pentru cancerul de col uterin, este esențial ca în timpul procedurii medicul să poată obține materiale de la JEC și zona de transformare (ZT).
Cum se face testul Papanicolau?
Scopul testului Papanicolau este de a colecta câteva probe de celule din regiunea ostiului cervical și în jurul colului uterin pentru a obține ectocervix, endocervix, zona de transformare și celule JEC. Aceste celule recoltate sunt trimise la un laborator, astfel încât acestea pot fi studiate sub microscop de către un patolog. 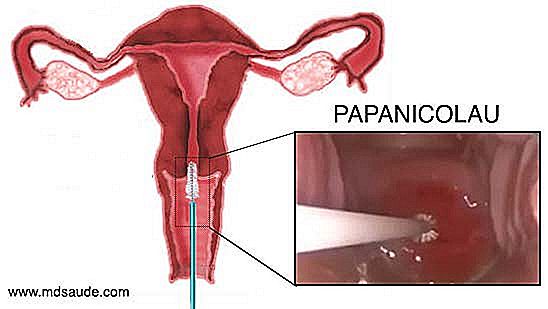 Tamponul Papanicolau este destul de simplu, rapid și aproape fără durere (unele femei se tensionează cu examenul ginecologic și simt un anumit grad de disconfort). Pentru a obține eșantioane de col uterin, ginecologul trebuie să efectueze mai întâi o examinare ginecologică cu un specul, numit în mod obișnuit cioc de rață. Utilizarea cupei de rață permite vizualizarea canalului vaginal și a colului uterin. După o inspecție rapidă, ginecologul va introduce o perie mică în ostiumul cervical, obținând astfel câteva celule din această regiune. O spatulă și un tampon de bumbac pot fi, de asemenea, folosite pentru a obține material în jurul colului uterin. Dacă pe parcursul inspecției doctorul observă orice zonă a colului uterin cu modificări suspecte, poate biopsia leziunea și trimite materialul împreună cu materialul colectat de la nivelul ostiului cervical.
Tamponul Papanicolau este destul de simplu, rapid și aproape fără durere (unele femei se tensionează cu examenul ginecologic și simt un anumit grad de disconfort). Pentru a obține eșantioane de col uterin, ginecologul trebuie să efectueze mai întâi o examinare ginecologică cu un specul, numit în mod obișnuit cioc de rață. Utilizarea cupei de rață permite vizualizarea canalului vaginal și a colului uterin. După o inspecție rapidă, ginecologul va introduce o perie mică în ostiumul cervical, obținând astfel câteva celule din această regiune. O spatulă și un tampon de bumbac pot fi, de asemenea, folosite pentru a obține material în jurul colului uterin. Dacă pe parcursul inspecției doctorul observă orice zonă a colului uterin cu modificări suspecte, poate biopsia leziunea și trimite materialul împreună cu materialul colectat de la nivelul ostiului cervical.
Tamponul Papanicolau ar trebui, de preferință, să fie efectuat în afara perioadei menstruale. De asemenea, sugerăm ca femeile să evite actul sexual, vaginale, geluri vaginale sau ouă sau utilizarea tampoanelor în cele 48 de ore care preced testul.
Ce este frotiul Papanicolau?
Materialul colectat pe frotiu Papanicolau poate fi folosit pentru a investiga nu numai prezența modificărilor celulare maligne sau premaligne, dar și pentru a investiga prezența virusului HPV și a altor infecții ginecologice cum ar fi:
- Gardnerella.
- Trichomoniaza.
- Candidoza.
- Gonoreea.
- Sifilisul.
- Chlamydia.
Din nou, este important să rețineți că frotiatul Papanicolau este un examen de screening, nu diagnostichează cancerul. Papazul Papanicolau îi îndrumă numai pe doctori despre care pacienții trebuie să fie investigați mai atent, de obicei printr-o colposcopie * și biopsie a colului uterin.
* Colposcopia este o procedură de diagnostic în care un microscop special cu multiple lentile de mărire este utilizat pentru a oferi o vedere lărgită și bine iluminată a colului uterin și a vaginului. Colposcopia ne permite să vedem colul uterin cu imagini mult mai clare decât examinarea ginecologică simplă, făcând mai ușor identificarea rănilor sau anomaliilor mucoasei. În timpul colposcopiei, ginecologul efectuează biopsii ale țesutului uterin de col uterin pentru a investiga prezența leziunilor maligne. Ca și în cazul biopsiei, am reușit să obținem un număr mult mai mare de celule decât în frotiul Papanicolau, rezultatele sunt mult mai precise și mai fiabile (citiți: COLOPOSCOPIA ȘI SÂNGUL COLOANULUI UTERINE).
Când să luăm Papamul Smear
Papanicolarea trebuie efectuată pe toate femeile cu viața sexuală activă. Timpul dintre fiecare examen variază în funcție de companiile de ginecologie din fiecare țară. În Brazilia, este de obicei indicat un interval de 1 an între examene în primele 3 examene. Dacă totul este bine, următoarele teste pot fi efectuate la intervale de 3 ani. Dacă, totuși, pacientul are un tip agresiv de virus HPV, testul Papanicolau poate fi efectuat la intervale scurte de până la 6 luni.
În unele țări, primul tampon Papanicolau este recomandat numai după vârsta de 21 de ani, chiar și pentru femeile care au început viața sexuală în perioada adolescenței. Deoarece HPV durează câțiva ani pentru a provoca modificări ale celulelor care pot duce la apariția cancerului de col uterin, unii medici susțin că nu este necesar să începem testarea tuturor femeilor în primii ani de viață sexuală.
Rezultate slabe ale medicamentelor
Dupa trimiterea materialului colectat pe frotiu, laboratorul furnizeaza rezultatele studiului in aproximativ 3 pana la 5 zile. Să explicăm pe scurt cele mai frecvente rezultate.
Notă: Laboratorul poate furniza rezultatele frotiului Papanicolau sub denumirea de colocitologie oncotică, examinare preventivă sau citologie cervico-vaginală.
Modul în care fiecare laborator furnizează raportul de testare Papanicolau poate fi destul de diferit. De asemenea, este important să rețineți că nomenclatura sa schimbat recent, așadar, dacă comparați un examen curent ca unul mai vechi, acesta poate avea rezultate similare, dar descrieri destul de diferite.
Anterior, rapoartele descriu clasele Papanicola:
- Papanicolau clasa I - absența celulelor anormale.
- Papanicolau clasa II - modificări celulare benigne, de obicei cauzate de procese inflamatorii.
- Papanicolau clasa III - Prezența celulelor anormale (inclusiv CIN 1, CIN 2 și CIN 3).
- Papanicolau clasa IV - Citologie care sugerează malignitate.
- Papanicolau clasa V - Cytologie indicativă a cancerului de col uterin.
Această formă de raport, împărțită în clase, poate fi găsită în continuare, dar a fost abandonată în favoarea unui raport mai descriptiv asupra modificărilor celulare, așa cum vom explica mai jos.
Tampon normal de tampon
În general, frotiul Papanicolau descrie mai întâi calitatea eșantionului trimis și apoi oferă diagnosticele. Un raport bun prevede:
- Să spunem că eșantionul trimis a fost satisfăcător pentru evaluarea de către patolog. În cazul în care rezultatul indică un eșantion nesatisfăcător, colecția de material ar trebui să fie făcută din nou de către ginecolog.
- Indicați care tipuri de țesut au dat naștere celulelor capturate, cum ar fi celule JEC, celule din zona de transformare (ZT), ectocervix sau endocervix. Dacă în probă există cel puțin celule JEC sau ZT, calitatea testului este foarte compromisă, deoarece acestea sunt regiunile cele mai afectate de virusul HPV.
- Indicați tipul celulelor prezente: celulele scuamoase (ectocervix), metaplazia scuamoasă, celulele coloanei (endocervix), celulele epiteliului glandular (endocervix) etc.
- Descrieți flora microbiologică: flora bacteriană naturală a vaginului este compusă din lactobacili, astfel încât este perfect normal ca Papanicolau să identifice aceste bacterii. Dacă există o infecție ginecologică în curs de desfășurare, raportul poate indica prezența leucocitelor (celulele de apărare) și numele germenului invadator, cum ar fi Gardnerella sau Candida albicans .
După descrierile de mai sus, în cazul în care raportul nu indică prezența celulelor maligne sau pre-maligne, va veni cu o descriere a tipului: absența atypiei, absența celulelor neoplazice, negativ pentru leziunea intraepitelială sau negativă pentru malignitate.
Abnormal Papanicolau - ASCUS și ASCH
Să descriem cele mai frecvente modificări apărute în frotiurile anormale ale TB.
1) ASC-US sau ASCUS
Acronimul ASCUS se referă la celule scumoase atipice de semnificație nedeterminată.
Dintre toate anomaliile descoperite pe frotiu Papanicolau, ASCUS este cel mai frecvent. Apare în aproximativ 2 până la 3% din examene. ASCUS indică o atypie, adică o schimbare a caracteristicilor normale ale celulelor scuamoase, fără însă a se prezenta semne clare de modificări premaligne. ASCUS poate fi cauzată, de exemplu, de inflamație, infecție sau atrofie vaginală în timpul menopauzei (vezi și: SIMPTOME MENOPAUSE).
În marea majoritate a cazurilor, ASCUS este o constatare benignă care dispare singur în timp. Trebuie remarcat totuși că prezența ASCUS nu elimină complet riscul ca aceste celule să devină leziuni premaligne; înseamnă doar că riscul este foarte scăzut. Studiile arată că aproximativ 7% dintre femeile cu HPV și ASCUS dezvoltă cancer de col uterin în decurs de 5 ani. În rândul femeilor care nu au HPV, rata este de numai 0, 5%.
Prin urmare, medicii pot lua două curse de acțiune împotriva unui frotiu Papanicolau cu ASCUS: fie testul este repetat după 6 până la 12 luni (cele mai multe cazuri de ASCUS dispar în acest interval) sau virusul HPV este testat. În cazul în care HPV este negativ, nu trebuie să faceți nimic, trebuie doar să țineți de rutina obișnuită de a obține o frotiu Papanicolau la fiecare 3 ani. Dacă pacientul are virusul HPV, în special subtipurile 16 și 18, care sunt cele mai periculoase, medicul cere de obicei o colposcopie și biopsie pentru a investiga mai bine colul uterin.
2) ASC-H sau ASCH
Când patologul descrie în raport prezența ASCH, înseamnă că a văzut celule scuamoase atipice cu caracteristici mixte și nu este posibilă excluderea prezenței atypiei maligne. Este un rezultat nedeterminat, dar cu un risc ridicat de leziuni epiteliale de grad înalt (IAS 2 sau IAS 3) - le voi explica mai jos. Prezența ASCH indică colposcopia și biopsia colului uterin.
Leziunile premaligne pe frotiu Papanicolau - LSIL și HSIL / CIN 1, CIN 2 și CIN 3
Leziunile premaligne ale colului uterin identificate prin frotiul Papanicolau sunt în prezent descrise ca leziuni intracerebeliene cu scală joasă (LSIL) sau HSIL (leziune intracerebeliană scuamoasă de grad înalt).
3) leziunea intraepitelială scuamoasă scăzută (LSIL)
LSIL indică displazie ușoară, o leziune premalignantă cu risc scăzut de cancer. LSIL poate fi cauzat de orice tip de HPV, indiferent dacă este agresiv sau nu, și tinde să dispară după 1 sau 2 ani, deoarece corpul femeii poate elimina HPV din corpul dumneavoastră.
Dacă testul HPV al pacientului este negativ, nu este nevoie să faceți nimic, doar repetați testul Papanicolau în 6 luni până la 1 an. În aceste cazuri, riscul de transformare la cancer este practic nul. Dacă testul HPV este pozitiv, pacientul cu LSIL trebuie evaluat cu colposcopie și biopsie, deoarece, deși scăzută, există riscul ca leziunea să fie de fapt mai puțin agresivă decât cea identificată în frotiul Papanicolau (poate fi un NIC 2 sau NIC 3).
Pacienții cu LSIL la frotiul Papanicolau au de obicei CIN 1 (leziuni pre-maligne cu risc scăzut) în biopsie. Cu toate acestea, aproximativ 16% dintre pacienți au CIN 2 (leziuni premaligne moderate) și 5% au CIN 3 (leziuni premaligne avansate). Riscul unui rezultat LSIL care indică un cancer este de numai 0, 1%.
Notă: LSIL a fost denumită anterior CIN 1 (Neoplazie cervicală intraepitelială 1). Termenul NIC nu mai era indicat în frotiurile de tip Papanicolau în 2001 deoarece, așa cum am văzut, nu toate LSIL corespund efectiv unei leziuni CIN 1 în biopsie. Prin urmare, NIC 1, NIC 2 și NIC 3 ar trebui utilizate în prezent numai pentru a descrie rezultatele biopsiei din colposcopie. În frotiul Papanicolau, este corect să folosiți acronimele LSIL sau HSIL.
4) leziune intraepitelială scuamoasă de înaltă calitate (HSIL)
HSIL indică faptul că celulele anormale au o mare schimbare în dimensiune și formă. Este o constatare care indică un risc ridicat de leziuni pre-maligne moderate / avansate (CIN 2 sau 3) sau chiar de cancer stabilit. Riscul unui rezultat HSIL fiind NIC 3 în biopsie este de 50%. Riscul ca un rezultat HSIL să fie un cancer este de 7%.
Prin urmare, orice pacient cu rezultate HSIL în frotiu Papanicolau trebuie să fie investigat cu colposcopie și biopsie.
Asigurați-vă că vedeți și acest scurt videoclip produs de echipa MD.Saúde, care explică într-un mod simplu vaccinarea împotriva HPV.

PARACETAMOL - pentru ce este, pentru dozare și pentru prezentare
introducere Acetaminofenul, cunoscut și ca acetaminofen, este un medicament analgezic (anti-durere) și antipiretic (combaterea febrei) disponibil pe piață în tablete, siropuri, picături sau supozitoare. Acest medicament este unul dintre cele mai indicate pentru tratamentul durerii sau febrei, deoarece este ieftin, sigur și pentru că are o rată foarte scăzută de efecte secundare, cu condiția ca, în mod evident, să fie utilizat corect și în dozele recomandate. Poate fi utili

Tulburarea de anxietate generalizată - Simptome și tratament
Anxietatea este un sentiment natural, care apare de obicei când întâlnim situații care provoacă stres, frică sau teamă. Anxietatea ca răspuns la un anumit eveniment este la fel de normal ca și senzația de teamă, tristețe, fericire sau iritare. De fapt, anxietatea poate fi chiar benefică în anumite situații, deoarece ne lasă să fim mai atenți și pregătiți să facem față situațiilor de pericol. Deja anxietatea ca tulb



