DIABETIC FOOT - Cauze și simptome

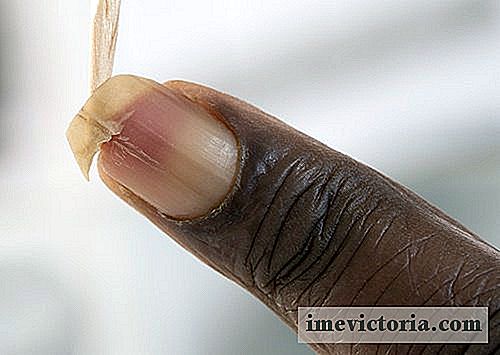
Piciorul diabetic este un termen care cuprinde bolile și modificările care apar frecvent la pacienții cu diabet zaharat. Piciorul diabetic, dacă nu este recunoscut și tratat în timp, poate progresa până la complicații severe, provocând formarea de ulcere profunde și extinse la necesitatea de amputare a piciorului.
Acest articol va fi împărțit în două părți. În acest prim text vom vorbi despre cauzele și simptomele piciorului diabetic. A doua parte se referă la tratamentul piciorului diabetic și la îngrijirea piciorului necesar a pacienților care suferă de diabet.
În aceste două texte vom rămâne la piciorul diabetic și la complicațiile acestuia. Dacă sunteți în căutarea pentru mai multe informații despre diabet zaharat, accesați fișierul nostru text pe tema: DIABETE ARHIVA.
Ce este piciorul diabetic?
Diabetul zaharat este o boală gravă, cu evoluție lentă, care, dacă nu este controlată în mod corespunzător, provoacă numeroase leziuni în tot corpul.
Așa-numitul picior diabetic este una dintre cele mai frecvente complicații la pacienții diabetici și este rezultatul unui set de modificări pe care le provoacă diabetul la membrele inferioare, incluzând leziuni ale nervilor, modificări ale circulației arteriale, imunitate redusă și schimbări în anatomia oaselor a piciorului. Să explicăm:
Concentrațiile cronice crescute ale glucozei provoacă leziuni ale nervilor periferici, ducând la o stare numită neuropatie diabetică. Pacientul cu neuropatie diabetică poate pierde sensibilitatea normală a picioarelor, având dificultăți în simțirea durerii și distribuirea corectă a greutății corpului pe picioare. Acești factori pot duce la o presiune anormală în regiunile picioarelor în timpul mersului, făcând astfel ușor să se dezvolte puncte de presiune neclare și leziuni ale pielii, țesuturilor moi, oaselor și articulațiilor. Ulcerele pot apărea dacă nu se iau grijă de picioarele pacientului diabetic.
Neuropatia diabetică poate slăbi, de asemenea, anumite mușchi din picioare, contribuind în continuare la deformarea picioarelor. De-a lungul timpului, rănile repetate ale oaselor și articulațiilor pot modifica dramatic anatomia piciorului, creând un ciclu vicios în care fiecare nouă leziune favorizează apariția altora.
Un alt factor important în dezvoltarea piciorului diabetic este rănirea vasele de sânge care hrănesc picioarele. Diabetul cronic slab controlat cauzează deteriorarea arterelor membrelor inferioare, scăzând fluxul de sânge către picioare. Această circulație necorespunzătoare poate provoca ischemia pielii, contribuind la formarea ulcerelor și afectarea vindecării rănilor.
La unii pacienți lezarea vasculară este atât de severă încât părțile piciorului devin ischemice, evoluând în gangrena. Aproximativ 5% din diabetici necesită în cele din urmă amputarea unui deget sau chiar a întregului picior, datorită acestei complicații.
Al treilea factor pentru apariția piciorului diabetic este sistemul imunitar compromis care apare în diabetul zaharat, facilitând apariția infecțiilor și îngreunând vindecarea rănilor. Din cauza circulației sanguine necorespunzătoare, antibioticele nu pot ajunge corect la locul infectării, cu riscul de răspândire a infecției în sânge, cauzând sepsis (citiți: CE ESTE SEPSE | SEPTIC SHOCK?).
Pacienții cu diabet zaharat ar trebui să învețe să-și analizeze propriile picioare și să știe să recunoască primele semne și simptome ale problemelor legate de piciorul diabetic.
Factori de risc pentru picioarele diabetice
Recunoașterea precoce și administrarea factorilor de risc sunt importante în reducerea apariției ulcerațiilor și leziunilor severe la nivelul piciorului.
Principalul factor de risc este diabetul slab controlat, deoarece nivelurile persistente de glucoză sunt responsabile de schimbările care duc la apariția piciorului diabetic.
Alți factori de risc importanți au fost deja prezentați: neuropatia, deformările piciorului și semnele bolilor vasculare. Toate cele trei pot fi identificate printr-o examinare fizică atentă a membrelor inferioare. Dintre acestea, neuropatia pare să fie cea mai importantă în dezvoltarea piciorului diabetic. Aproximativ 80% dintre pacienții cu ulcere piciorului au leziuni la nivelul nervilor periferici.
Utilizarea încălțămintei care nu este adecvată pentru diabetici crește, de asemenea, riscul de complicații, în special dacă pacientul are pete roșii, pete inflamate, blistere, calusuri, picioare plate, buze sau dureri frecvente asociate cu purtarea pantofilor.
Fumatul de țigară este o altă problemă importantă deoarece tutunul provoacă leziuni vaselor mici de sânge în picioare și picioare, favorizând progresia leziunilor vasculare și îngreunând tratarea leziunilor cutanate existente (citiți: BOLILE CIGARETE | ).
Simptomele piciorului diabetic
Fiecare pacient cu diabet zaharat trebuie să fie întrebat în timpul consultărilor dacă simt orice disconfort la nivelul picioarelor sau picioarelor. Dacă răspunsul este da, ar trebui să se solicite alte întrebări pentru a evalua severitatea afecțiunii:
Ce simți în picioare?
a) Arsură, amorțeală sau furnicături (2 puncte).
b) Oboseală, crampe sau durere (1 punct).
Care este localizarea simptomelor?
a) Picioare (2 puncte).
b) Viței (1 punct).
c) Alte locuri (fără puncte).
Te-au trezit simptomele noaptea noaptea?
a) Da (1 punct).
b) Nu (fără puncte).
Când apar simptomele?
a) Noaptea cea mai proastă (2 puncte).
b) Prezenta zi si noapte (1 punct).
c) prezent doar în timpul zilei (fără puncte).
Ce ameliorează simptomele?
a) Plimbare (2 puncte);
b) Stand (1 punct);
c) Stai, stai jos sau nu scuti nimic (fara cusaturi).
Scorul general al simptomelor poate determina severitatea neuropatiei:
0 - 2 - Normal
3 până la 4 - Lumină
5 la 6 - moderată
7 la 9 - Serios
Unele indicii simple pot indica probleme circulatorii: pulsul slab în picioare, picioarele reci, pielea subțire, strălucitoare, pielea purpurie, pielea uscată, scalpul sau pierderea părului sunt semne că picioarele nu primesc suficient sânge.
Neuropatia diabetică poate duce la senzații neobișnuite la nivelul picioarelor și picioarelor, incluzând durere, arsură, furnicături și amorțeală. Pacientul poate pierde capacitatea de a recunoaște căldura și frigul. Percepția presiunii asupra picioarelor este adesea modificată.
Neuropatia poate evolua foarte lent, determinând piciorul să-și piardă treptat sensibilitatea. Pacientul poate observa problema numai atunci când piciorul nu reacționează în totalitate. Acest lucru poate fi foarte periculos, deoarece pacientul poate să nu fie conștient de faptul că pantofii se rănesc, poate să nu observe prezența unei pietre mici în interiorul încălțămintei sau să observe că există o deteriorare a piciorului.
Structura și aspectul picioarelor pot indica prezența piciorului diabetic. Leziunile nervoase pot schimba modul în care pacientul se mișcă și se sprijină pe picioare, provocând deformări articulare și osoase.
Orice rană sau înroșire la picioarele unui pacient cu diabet zaharat trebuie examinată cu atenție. Diabetice ulcere picior, de obicei, începe cu răni mici, care la alte persoane ar vindeca fără probleme.
Diaree la nivelul piciorului ulcer
Diareele ulcerului piciorului apar, de obicei, din două motive: răni cauzate de traume sau de încălțăminte necorespunzătoare; sau ulcere cronice, de obicei în talpa picioarelor, cauzate de combinația dintre neuropatia diabetică, circulația slabă și deformările osoase.
Deoarece pacientul cu diabet zaharat are de obicei imunitate scăzută și circulație slabă la picioare, aceste ulcere, pe lângă faptul că nu se vindecă ușor, sunt încă în pericol de a fi contaminate cu bacterii care apar în mod natural, cum ar fi streptococi și stafilococi (vezi: STAPHYLOCOCCUS AUREUS | riscurile acestei bacterii?).
Ulcerele, dacă nu sunt tratate corespunzător, pot progresa până la leziuni extinse și profunde, chiar compromițând mușchii și chiar oasele. Un ulcer infectat poate evolua cu osteomielita, care este o infecție gravă a oaselor. În unele cazuri, când circulația sângelui este deja grav compromisă, antibioticele nu acționează pentru a trata infecția și singura soluție este amputarea piciorului pentru a împiedica pacientul să moară de infecție extinsă.

Boala CELIAC - Enteropatia cu gluten
Boala celiacă, cunoscută și sub numele de enteropatie sensibilă la gluten, este o boală intestinului subțire caracterizată prin intoleranță la gluten, o proteină care se găsește în mai multe alimente, cum ar fi grâul, ovăzul și orzul. Ce este glutenul? Glutenul este o proteină prezentă în mai multe cereale, în principal, grâu, ovăz, secară, malț, triticale, speltă, kamut sau orz. Aceasta înseamnă că o m
HEPATITIS C - Simptome, transmisie și tratament
Hepatita este un termen care înseamnă inflamație a ficatului. Există mai multe cauze de hepatită, inclusiv medicamente, toxine, abuzul de alcool și infecții. Hepatita C este o inflamație a ficatului cauzată de un virus numit virusul hepatitei C (VHC), care este de obicei cronic și poate duce la ciroză. Majoritat