TUBERCULOZA - Cauze, simptome și tratament

Tuberculoza este o boală infecțioasă și contagioasă cauzată de o bacterie, care poate afecta mai multe organe diferite, iar tuberculoza pulmonară este forma sa principală.
În acest articol vom aborda următoarele aspecte despre tuberculoză:
- Ce este tuberculoza?
- Forme de transmitere.
- Factori de risc.
- Simptome.
- Tuberculoza în alte organe dincolo de plămâni.
- Diagnostic.
- Tratamentul.
- Vaccinarea.
Ce este tuberculoza?
Tuberculoza este o boală infecțioasă provocată de o bacterie numită Mycobacterium tuberculosis, cunoscută și sub numele de bacili Koch, în onoarea lui Robert Koch, un medic german care a identificat bacteria. Boala este foarte renumită pentru implicarea pulmonară (tuberculoza pulmonară), dar puțini știu că și alte organe ale corpului pot fi infectate de tuberculoză, cum ar fi pielea, rinichii, ganglionii limfatici, oasele, creierul etc.
De la debutul pandemiei HIV / SIDA în anii 1980, infecția cu tuberculoză a devenit din nou o preocupare majoră, deoarece pacienții imunosupresați sunt foarte sensibili la bacilul lui Koch.
Brazilia este cea de-a 16-a țară cu cea mai mare incidență de tuberculoză din lume, dar, spre deosebire de ceea ce este adesea raportat, această incidență a scăzut substanțial în ultimii ani. În 1999, incidența a fost de 51 de cazuri la 100 000 de locuitori. Până în 2007 a scăzut deja la 38 la 100.000. Rio de Janeiro și Amazonas sunt statele cu cel mai mare număr de cazuri (incredibil 73 la 100.000). Portugalia este una dintre țările din Europa cu cea mai mare rată, aproximativ 32 de cazuri la 100.000. Doar pentru comparație, Germania are 6 cazuri la 100.000 de locuitori.
În prezent, 1/3 din populația lumii este infectată cu bacilul lui Koch. Faptul este că doar 10% dintre persoanele care intră în contact cu bacteria dezvoltă simptome de tuberculoză. Această rezistență este dată de sistemul nostru imunitar, care este destul de competent în prevenirea progresiei bolii.
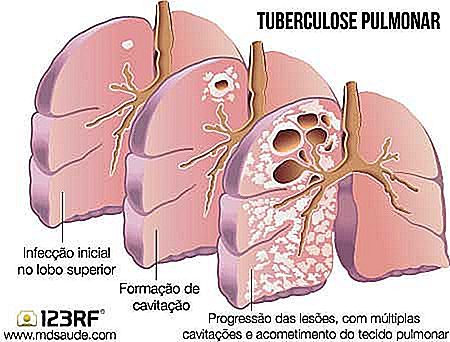
Infecția cu baciliul lui Koch începe întotdeauna de plămâni, dar se poate răspândi în tot corpul. Nu toată lumea va dezvolta tuberculoză activă, iar unele vor rămâne cu bacteriile latente din organism și ar avea sau nu au simptome de tuberculoză pulmonară. Bacteriile pot fi depozitate de ani de zile în orice parte a corpului, cum ar fi creierul, meningele, rinichii, intestinele, inima, ganglionii limfatici, oase etc., așteptând doar o scădere a sistemului imunitar să se înmulțească din nou.
Pe scurt, puteți merge cu bacteria tuberculoasă și urmați una din cele trei căi:
- Sistemul imunitar nu poate controla bacteriile și dezvoltați boala, în majoritatea cazurilor prezentând simptome de tuberculoză pulmonară.
- sistemul imunitar poate controla bacteria, dar nu îl elimină din corpul tău, păstrându-l doar "adormit" de câțiva ani. Dacă există o scădere a sistemului imunitar, bacteria poate deveni din nou activă, provocând de obicei unul dintre tipurile de tuberculoză extrapulmonară. Aproximativ 10% dintre pacienții cu tuberculoză latentă vor dezvolta boala la un moment dat în viața lor.
- sistemul imunitar poate controla bacteriile și le poate elimina definitiv din organism, făcându-vă niciodată bolnav.
Transmiterea tuberculozei
Tuberculoza este transmisă prin aer prin contactul cu secrețiile respiratorii contaminate, de obicei prin tuse. Pacienții cu infecție sunt cei cu tuberculoză pulmonară sau laringiană. În plus față de tuse, bacilul de tuberculoză poate fi transmis prin strănut, prin scuipat sau chiar prin conversații strânse în care există schimburi de germeni.
Pacienții cu tuberculoză extrapulmonară nu sunt capabili să transmită bacteria. De exemplu, un pacient cu tuberculoză a ganglionilor limfatici se poate contacta cu alte persoane care nu sunt expuse riscului de infecție. Cu toate acestea, dacă acest pacient cu tuberculoză a ganglionilor limfatici are, de asemenea, tuberculoză pulmonară activă, el poate să-l transfere altora.
Pacienții diagnosticați cu tuberculoză pulmonară sau laringiană trebuie să fie izolați în camere speciale timp de cel puțin 15 zile, până când tratamentul poate elimina bacteriile din secrețiile pulmonare. Pacienții cu tuberculoză extrapulmonară, cu examinare negativă a sputei, nu trebuie să fie izolați.
Se estimează că o persoană infectată cu tuberculoză pulmonară, dacă este lăsată netratată, poate să contamineze încă 15 în decurs de un an. Potrivit statisticilor, din aceste cincisprezece, doar unul sau două vor dezvolta simptome. Avertisment: numai cazurile simptomatice sunt capabile să transmită boala. Dacă ați intrat în contact cu bacilul, dar nu ați dezvoltat boala, nu există riscul de a transmite bacteriile altora.
Factori de risc
Persoanele cu caracteristicile de mai jos sunt cei cu cel mai mare risc de apariție a tuberculozei după contactul cu cineva contaminat:
- Vârstnici.
- Diabetul.
- Populația străzii.
- Alcoolicii.
- insuficiență renală cronică.
- Pacienți cu neoplazie sau sub chimioterapie.
- Transplantat.
- transportatori HIV.
Populația penitenciarului este, de asemenea, una dintre cele mai susceptibile la infecții din cauza expunerii continue la bacteriile aflate în interior.
Simptomele tuberculozei pulmonare
Tuberculoza pulmonară este cea mai frecventă manifestare a bolii. Imaginea tipică a tuberculozei pulmonare este febra cu transpirații nocturne și frisoane, dureri toracice, tuse cu expectorație, uneori cu dungi de sânge, pierderea poftei de mâncare, prostație și scăderea în greutate, care ajunge la 10 sau 15 kg în câteva săptămâni.
Deoarece este și o infecție pulmonară, imaginea se poate asemăna cu cea a pneumoniei. Cu toate acestea, în timp ce pneumonia este o boală mai acută, care se dezvoltă în ore / zile, tuberculoza este mai lentă, evoluând în săptămâni. Unii pacienți cu tuberculoză solicită asistență medicală numai la două luni după apariția simptomelor. Trebuie să ne gândim întotdeauna la tuberculoza pulmonară la acei pacienți cu pneumonie severă care nu se îmbunătățesc cu antibiotice comune.
Simptomele tuberculozei extrapulmonare
Tuberculoza în alte organe determină de asemenea scădere în greutate, febră, transpirații nocturne, prostație, pierderea apetitului etc. Diferența este că nu există simptome respiratorii, cum ar fi tusea, ci simptome specifice implicării fiecărui organ. Exemple:
Simptomele tuberculozei pleurale
Cea mai frecventă tuberculoză extrapulmonară este tuberculoza pleurală, care, după cum spune și numele, afectează pleura, membrana care acoperă plămânii. Cele mai frecvente simptome (altele decât cele descrise mai sus) sunt durerea toracică unilaterală și dificultăți de respirație, cauzate de apariția pleurului, mai bine cunoscută cu apă în pleura.
Simptome ale tuberculozei nodulari limfatici
Tuberculoza ganglionară este o manifestare comună la pacienții seropozitivi infectați cu bacilul Koch. Imaginea tipică este extinderea ganglionilor limfatici în regiunea gâtului. La început, ganglionii au o creștere lentă și sunt nedureroși; ulterior, ele cresc în volum și tind să se aglomereze și pot crea fistule (comunicări) pentru piele. Secrețiile unui ganglion fistulizat sunt contagioase și pot transmite tuberculoză altora. Aceasta este singura situație în care tuberculoza nodului limfatic poate fi contagioasă.
Simptomele tuberculozei osoase
Tuberculoza osoasă implică de obicei coloana vertebrală, provocând distrugerea vertebrelor. Tuberculoza coloanei vertebrale este, de asemenea, numită "răul lui Pott". Boala progresează lent cu simptome de durere de spate ușoară / moderată, care se agravează progresiv.
Pe măsură ce vertebra este distrusă, măduva poate fi afectată provocând dureri severe și modificări neurologice, inclusiv paralizia membrelor.
Tuberculoza urinară
Tuberculoza urinară prezintă simptome similare cu infecțiile tractului urinar, dar fără răspuns la antibiotice și urocultură negativă. Dacă este lăsată netratată în timp, aceasta poate duce la deformări ale sistemului urinar și insuficiență renală terminală.
Tuberculoza cerebrală
Este cea mai gravă formă de tuberculoză și se poate dezvolta ca o meningită tuberculoasă sau cu formarea tuberculozei cerebrale, specii de tumori în sistemul nervos central.
Tuberculoza ochilor, intestinelor, pielii, inimii, peritoneului, etc. încă mai există.
Pentru mai multe detalii despre simptomele tuberculozei, citiți și: 10 SIMPTOME TUBERCULOZICE.
diagnostic
Diagnosticul tuberculozei pulmonare se face prin istoricul clinic, radiografia pieptului și examinarea sputei (catarrh). Ultimul este examinarea care identifică prezența bacilului lui Koch.
 Prezența bacilului în examinarea sputei este ceea ce face ca pacientul să fie contagios. Odată ce tratamentul a fost început, pacientul nu va mai avea bacteria în spută după 15 zile în medie.
Prezența bacilului în examinarea sputei este ceea ce face ca pacientul să fie contagios. Odată ce tratamentul a fost început, pacientul nu va mai avea bacteria în spută după 15 zile în medie.
Infecțiile extrapulmonare se produc, de obicei, ani după infecția pulmonară (sau contaminarea asimptomatică). Diagnosticul formelor extrapulmonare se face de obicei prin biopsia organului implicat.
Radiografia toracică este importantă deoarece poate detecta leziuni pulmonare vechi la pacienții care nu sunt conștienți de faptul că au avut tuberculoză. Aceste leziuni, denumite "peșteri", pot fi reactivate, provocând o nouă imagine a tuberculozei pulmonare.
De unde știi dacă ești un purtător asimptomatic de tuberculoză?
Există un test numit PPD (derivat de proteină purificată) sau test de tuberculină, care se efectuează prin inocularea subcutanată a proteinelor Kach bacilului moarte. După 48-72h se face evaluarea gradului de reacție a corpului la materialul inoculat.
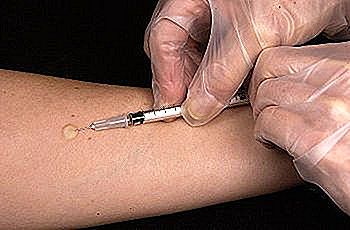
Dacă pacientul a fost deja expus la bacterii, corpul său are anticorpi care atacă proteinele inoculate pe piele.
La persoanele sănătoase, o inflamație cu un centru indurat mai mare de 15 mm (1, 5 cm) este considerată pozitivă. La diabetici, insuficiențele renale cronice sau la personalul medical expus frecvent la persoanele infectate, un rezultat mai mare de 10 mm (1 cm) este, de asemenea, considerat pozitiv. Pentru pacienții cu SIDA sau altă cauză a imunosupresiei, 5 mm (0, 5 cm) este deja considerată pozitivă.
Testul PPD este pozitiv doar la 12 săptămâni după contaminare. Nu este de folos să faci PPD la doar câteva zile după ce ai contactat pe cineva presupus contagios. Chiar dacă ați fost infectat, PPD vă va da un rezultat negativ.
Pacienții cu PPD pozitiv sunt candidați pentru tratamentul împotriva tuberculozei latente, pentru a preveni reactivarea viitoare a bacilului.
tratament
Pacienții cu simptome de tuberculoză sunt tratați cu un regim antibiotic timp de cel puțin 6 luni. Principalul regim se numește RIPE - Rifampicină, I soniazidă, Prazrazamidă și E tambutol timp de 2 luni, urmate de alte 4 luni de rifampicină și izoniazid.
Există deja un medicament distribuit gratuit de către Ministerul Sănătății numit Coxcip 4, care este o pilula unică care conține combinația a 4 medicamente împotriva tuberculozei: rifampicină, izoniazid, pirazinamidă și etambutol. În primele două luni de tratament, acesta este singurul medicament necesar. În următoarele 4 luni, pacientului i se administrează comprimate izoniazid și rifampicină separate.
Tratamentul formelor latente, adică pacienți asimptomatici, dar cu PPD pozitiv, se efectuează numai cu Isoniazid, de asemenea pentru o perioadă de 6 luni.
Problema majoră a controlului tuberculozei este abandonarea înainte de sfârșitul celor 6 luni. Pe măsură ce simptomele se îmbunătățesc într-un timp scurt și efectele secundare sunt frecvente, mulți pacienți nu finalizează timpul total de tratament, favorizând apariția tulpinilor multi-rezistente ale bacilului lui Koch.
Pacienții nu reușesc să transmită tuberculoză după aproximativ 15 zile de tratament. Cu toate acestea, ele pot deveni transdermici pozitivi (transmițători de bacil), dacă nu finalizează cursul de 6 luni al antibioticelor.
Tuberculoza netratată poate duce la sepsis și moarte severe.
Vaccinul împotriva tuberculozei
Există un vaccin numit BCG, care face parte din calendarul național. Se administrează ca un copil și servește la prevenirea formelor mai severe ale bolii, cum ar fi tuberculoza diseminată și meningita tuberculoasă. Deși vaccinul scade incidența tuberculozei pulmonare, aceasta nu o împiedică complet. Deoarece este făcută din bacterii vii, aceasta nu trebuie administrată la animale imunosupresate.
ANCIOSTOMOZĂ - transmisie, simptome și tratament
Ancylostomoza, numită și hookworm, necatoriase, febră galbenă sau boala Jeca Tatu, este o parazitoză intestinală foarte frecventă cauzată de două nematode: Ancylostoma duodenale sau Necator americanus . Deși puțin cunoscut publicului larg, această verminoză este destul de comună, reprezentând mai mult de o jumătate de miliard de oameni infectați din întreaga lume. În acest articol

Ciuma neagra - istorie, simptome și tratament
Ciuma, numită și ciumă neagră sau ciumă bubonică, este o infecție gravă cauzată de bacteria Yersinia pestis , a cărei cale principală de transmitere este prin mușcătura puricilor de purici, în principal de șobolani. Ciuma este o boală rară în zilele noastre, dar are o mare importanță istorică pentru că a fost responsabilă pentru decimarea a aproximativ o treime din populația continentului european în Evul Mediu. Ciuma este o boală atât