Vaginoza bacteriană - cauze, simptome și tratament


Vaginoza bacteriană este o infecție vaginală cauzată de proliferarea anormală a bacteriilor naturale din vagin, fiind cauza principală a secreției vaginale la femeile aflate la vârsta fertilă. Vaginoza este legată de creșterea mai multor bacterii, mai ales a celei numite Gardnerella vaginalis, care poate provoca descărcarea cu un miros neplăcut de pește.
În acest text vom acoperi descărcarea vaginală cauzată de vaginita bacteriană, în special de bacteria Gardnerella vaginalis. Alte cauze ale deversării vaginale sunt discutate în următorul articol: CORRECȚIA VAGINALĂ Vaginite.
Cauzele vaginitei bacteriene
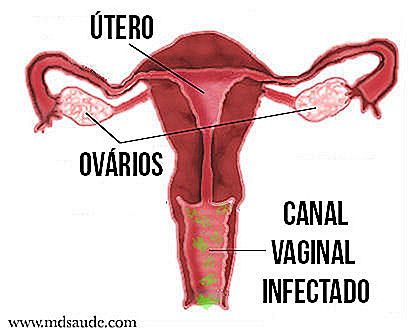
Vaginul este un organ în mod natural locuit de mai multe bacterii, unele "bune", unele "rele". Lactobacilii sunt bacteriile "bune" și se găsesc, de obicei, în cantități mai mari (aproximativ 95% din populație), împiedicând creșterea bacteriilor potențial cauzatoare de boli prin controlarea pH-ului vaginal și a competiției alimentare.
Vaginoza bacteriană apare atunci când există o ruptură a acestui echilibru, ducând la o scădere a lactobacililor și o creștere a florei "rele" care poate fi compusă din mai multe bacterii printre care: Gardnerella vaginalis, Prevotella, Porphyromonas, Bacteroides, Peptostreptococcus, Mycoplasma hominis, Ureaplasma urealyticum, Mobiluncus, Fusobacterium și Atopobium vagin . Dintre toate aceste bacterii, Gardnerella vaginalis pare a fi cel mai caracteristic microorganism de vaginoză, fiind prezent în mai mult de 96% din cazuri.
Încă nu știm foarte bine ce duce la această dereglementare a florei bacteriene naturale a vaginului, dar sunt deja cunoscuți unii factori de risc:
- Mai mulți parteneri sexuali.
- Efectuați frecvent duș vaginal.
- Fumatul (citiți: MALFUNCȚII CIGARETE | Încetarea fumatului).
- Utilizarea recentă a antibioticelor (citiți: ANTIBIOTICA | Tipuri, rezistență și indicații).
- utilizarea IUD.
Vaginoza bacteriană este o boală tipică femeilor în vârstă fertilă; nu știm de ce, dar este mai frecventă în cazul femeilor afro-descendente.
Clasificarea vaginită bacteriană ca o boală cu transmitere sexuală (STD) este acceptată în prezent, deși este încă controversată. În favoarea clasificării drept STD, este important ca promiscuitatea să fie unul dintre factorii de risc pentru dezvoltarea sa. Un alt fapt pozitiv este faptul că utilizarea prezervativelor scade incidența acestei infecții. Pe de altă parte, chiar și femeile virgine sau neînrudite pot dezvolta vaginită bacteriană.
Simptomele vaginitei bacteriene
 Două din trei femei cu vaginită bacteriană nu au nici un fel de simptome. La cei cu simptome, cea mai comună este o descărcare de culoare gri, cu miros puternic, descrisă de obicei sub formă de descărcare mirositoare a peștilor. Această secreție vaginală mirositoare, de obicei, se agravează după actul sexual.
Două din trei femei cu vaginită bacteriană nu au nici un fel de simptome. La cei cu simptome, cea mai comună este o descărcare de culoare gri, cu miros puternic, descrisă de obicei sub formă de descărcare mirositoare a peștilor. Această secreție vaginală mirositoare, de obicei, se agravează după actul sexual.
Spre deosebire de alte cauze ale secreției vaginale care apare de obicei cu vaginita (inflamația vaginului), vaginita bacteriană cauzează o inflamație mică sau nu, deci nu apare de obicei cu simptome de durere, mâncărime sau disurie (durere sau disconfort de urinare).
Diagnosticul vaginozelor bacteriene
Diagnosticul de vaginită bacteriană se bazează pe setul de simptome și constatări de laborator. Dacă aveți plângeri de descărcare de gestiune, ginecologul va efectua un examen ginecologic complet și va colecta probe de secreții.
Prin examinarea secrețiilor este posibil să se evalueze pH-ul vaginului (care este mai puțin acid în vaginoză) și să caute microorganisme prin microscop. În vaginoză există un test simplu, în birou, care constă în adăugarea a 10% hidroxid de potasiu în secreția vaginală pentru a crește eliberarea mirosului puternic de pește puternic.
Prin examinarea sub microscop este posibil să se identifice așa - numitele celule indiciu, celule tipice pentru vaginoza bacteriană. Este, de asemenea, posibil să se identifice și alți germeni care provoacă descărcare, altele decât vaginoza, cum ar fi ciupercile.
Cultura secrețiilor pentru a identifica bacteriile nu are nici un rol în diagnostic, deoarece până la 60% dintre femeile fără vaginoză au Gardnerella vaginalis și alte bacterii în vaginele lor. Având Gardnerella vaginalis nu înseamnă neapărat că femeia va dezvolta vaginoză.
Complicațiile vaginitei bacteriene
Chiar și la pacienții fără simptome, vaginoza poate provoca unele complicații. Acestea includ:
- risc crescut de contaminare cu alte boli cu transmitere sexuală * în cazul partenerului contaminat.
- risc crescut de transmitere a STD * către partener dacă pacientul este infectat cu o STD.
- Creșterea riscului de boală inflamatorie pelvină, în special după intervenții chirurgicale ginecologice.
- risc crescut de naștere prematură la femeile gravide
- HIV (citiți: TRANSMISIA HIV | Cum obțineți SIDA?).
- Gonoreea (citiți: GONORREIA | Simptome și tratament).
- Chlamydia (citiți: CLAMID | Simptome și tratament).
- HPV (citiți: HPV | CANCERUL CERVIC | Simptome și vaccin).
- Herpes genital (citiți: HERPES LABIAL | HERPES GENITAL | Simptome și tratament).
Tratamentul vaginozelor bacteriene
În aproximativ 1/3 din cazuri, vaginoza dispare în mod spontan, datorită recuperării populației de lactobacili. Prin urmare, tratamentul este indicat numai dacă există simptome sau dacă pacientul urmează să fie supus unei intervenții chirurgicale ginecologice.
Tratamentul, atunci când este indicat, se face cu antibiotice orale sau intravaginale. Cele mai frecvent prescrise sunt metronidazolul sau clindamicina timp de 7 zile (citiți: METRONIDAZOLE, tablete, cremă și gel). Tinidazolul sau secnidazolul sunt, de asemenea, opțiuni bune.
Când un curs de clindamicină este prescris intravaginal, trebuie să se evite contactul sexual cu prezervative timp de până la cinci zile după terminarea tratamentului, deoarece antibioticul slăbește latexul, reducând eficacitatea acestuia ca barieră protectoare.
Deoarece vaginoza nu este neapărat o STD, nu este necesară tratarea partenerului. Nu există dovezi că tratamentul partenerului influențează rata de vindecare a pacientului. În cazul relațiilor sexuale homosexuale între femei există încă îndoieli cu privire la necesitatea tratamentului partenerului.
Tratamentul vaginului bacterian la femeile gravide asimptomatice este controversat, deoarece nu există dovezi că acesta reduce incidența nașterii prematură. În prezent, indicăm doar dacă femeia gravidă prezintă un risc crescut de naștere prematură sau are o istorie de naștere prematură legată de prezența vaginită.
Tratamentul cu antibiotice vindecă vaginoza, dar nu acționează direct asupra cauzelor sale. Prin urmare, rata de recurență este ridicată, aproximativ 30% în trei luni și până la 50% într-un an. Pacienții cu mai mult de trei episoade pe an beneficiază de un tratament pe termen lung de până la șase luni cu metronidazol intravaginal.
Consumul de iaurturi cu lactobacili nu este eficient în prevenire, deoarece aceste lactobacili sunt diferiți de cei care trăiesc în vagin.

Astmul este o boală pulmonară cronică cauzată de inflamația căilor aeriene mici ale plămânilor, de obicei cu wheezing, tuse uscată și stres respirator. Astmul este o problemă care se manifestă de obicei în atacuri, numite atacuri de astm, care vin și se duc cu intensitate și frecvență care variază în funcție de severitatea bolii. Astmul poate chiar

ALCOOLUL ÎN GRADINȚĂ - Care este limita permisă?
Cât de multă alcool poate bea o femeie gravidă în timpul sarcinii, considerată în siguranță pentru făt? Deși întrebarea de mai sus este destul de simplă, răspunsul dvs. nu poate fi mai dificil. Dacă sunteți însărcinată și decideți să mergeți online pentru a afla dacă ați putea consuma un singur pahar de vin la cina dvs. de naștere, probabil c